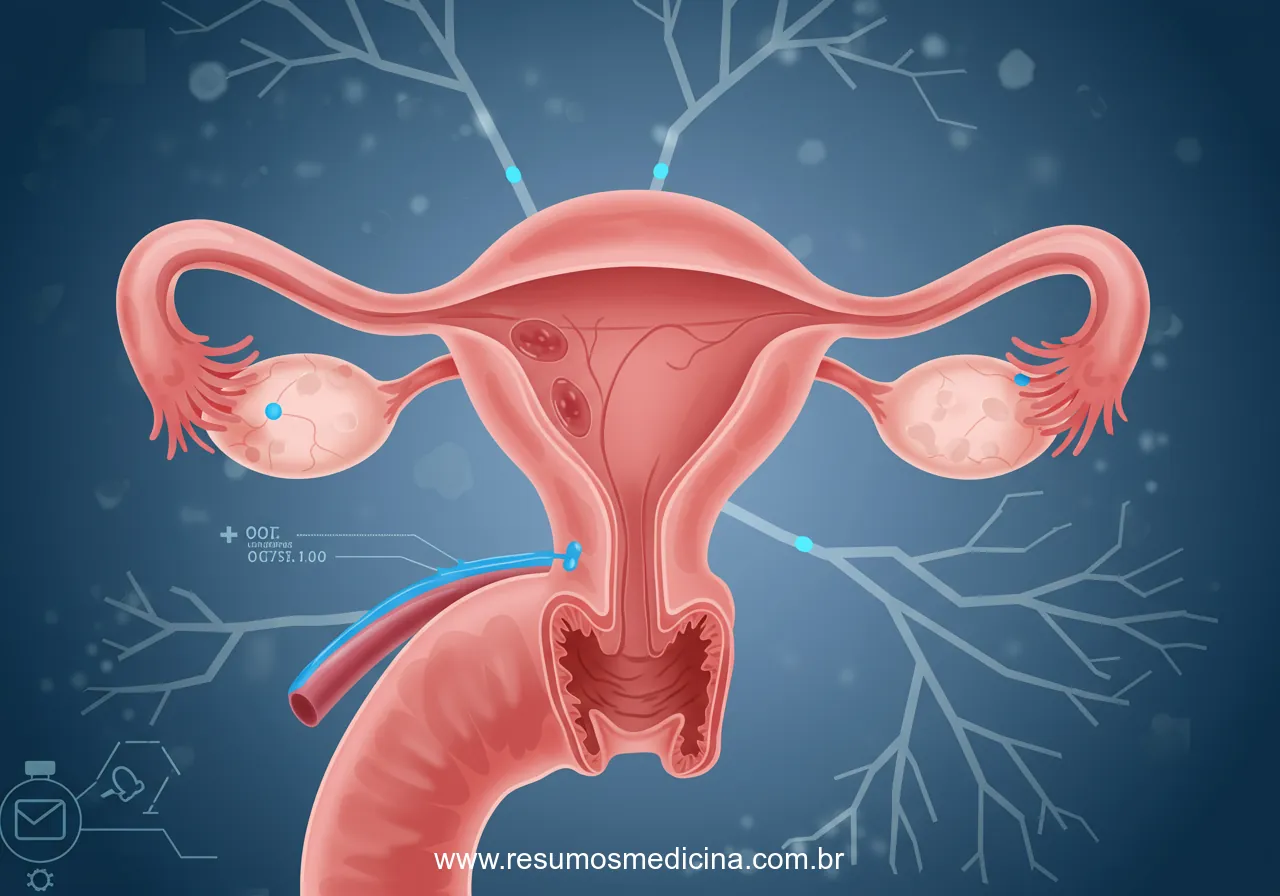
O manejo do câncer de ovário depende intrinsecamente de uma avaliação precisa da extensão da doença. Este artigo aborda os pilares do estadiamento segundo a Federação Internacional de Ginecologia e Obstetrícia (FIGO), as principais vias de disseminação tumoral e os fatores prognósticos que guiam a prática clínica para oncologistas e ginecologistas.
Estadiamento FIGO no Câncer de Ovário: Fundamentos e Importância Clínica
O sistema de estadiamento da FIGO é o padrão globalmente aceito para classificar o câncer de ovário, fornecendo uma linguagem comum essencial para a tomada de decisão terapêutica e a avaliação prognóstica. Fundamentalmente, o estadiamento FIGO é determinado pelos achados da exploração cirúrgica e pela subsequente análise histopatológica. Embora exames de imagem pré-operatórios (como ultrassonografia pélvica, tomografia computadorizada e ressonância magnética) e marcadores tumorais (como o CA-125) sejam ferramentas valiosas no processo diagnóstico e na avaliação inicial da extensão da doença, o estadiamento definitivo só pode ser estabelecido após a avaliação cirúrgica e patológica.
A cirurgia de estadiamento, frequentemente uma laparotomia exploradora, permite a inspeção visual direta e a palpação da cavidade pélvica e abdominal, a coleta de amostras para citologia (líquido ascítico ou lavado peritoneal) e a realização de biópsias e ressecções necessárias para a análise histopatológica. A classificação FIGO baseia-se na avaliação da extensão do tumor primário (T), no envolvimento de linfonodos regionais pélvicos e para-aórticos (N) e na presença de metástases à distância (M). É crucial notar que a extensão do tumor para estruturas adjacentes e a disseminação peritoneal são mais determinantes para o estadiamento do que o tamanho do tumor primário isoladamente.
Os estádios FIGO variam de I (doença limitada aos ovários ou trompas de Falópio) a IV (presença de metástases à distância). Cada estádio possui subcategorias que detalham a localização e extensão específicas do tumor. Um estadiamento preciso e completo é indispensável, pois influencia diretamente as decisões sobre terapias subsequentes, como a necessidade de quimioterapia adjuvante, o planejamento do seguimento oncológico e a estimativa da sobrevida da paciente.
Pilares da Classificação FIGO (Baseado em Achados Cirúrgicos e Histopatológicos)
- Extensão do Tumor Primário (T): Avalia se o tumor está confinado a um ou ambos os ovários/trompas, se há acometimento da superfície ovariana, ruptura da cápsula, ou se há extensão direta e/ou implantes em outras estruturas pélvicas (útero, bexiga, reto) ou no peritônio abdominal fora da pelve.
- Envolvimento Linfonodal Regional (N): Determina a presença de metástases nos linfonodos pélvicos e/ou para-aórticos, confirmada histologicamente após linfadenectomia (seja por amostragem ou dissecção completa).
- Metástases à Distância (M): Identifica a disseminação do câncer para fora da cavidade peritoneal (excluindo a extensão direta), como metástases em órgãos parenquimatosos distantes (ex: parênquima hepático, pulmonar), derrame pleural com citologia positiva, ou envolvimento de linfonodos extra-abdominais (ex: inguinais, supraclaviculares).
O Sistema de Classificação FIGO: Critérios e Metodologia
A determinação do estadiamento FIGO para o câncer de ovário fundamenta-se em uma metodologia precisa e na avaliação de critérios específicos que definem a extensão da doença. Este processo é essencial para guiar as decisões terapêuticas e estabelecer o prognóstico.
Metodologia do Estadiamento
A metodologia do estadiamento FIGO é eminentemente **cirúrgico e histopatológico**. A extensão da doença é determinada primariamente durante a cirurgia exploratória, sendo a **laparotomia exploradora mediana** a abordagem preferencial por permitir uma inspeção visual e palpação detalhadas de toda a cavidade abdominal e pélvica, facilitando a identificação de implantes peritoneais e a realização de uma linfadenectomia eficaz. A **videolaparoscopia** pode ser empregada na investigação de massas ovarianas indeterminadas, para obtenção de biópsias diagnósticas, avaliação da ressecabilidade das lesões e para determinar se a quimioterapia neoadjuvante é apropriada em casos específicos; no entanto, a laparotomia geralmente oferece melhor visualização para um estadiamento cirúrgico completo. Exames de imagem pré-operatórios, como tomografia computadorizada (TC) e ressonância magnética (RM), são ferramentas auxiliares valiosas no planejamento, mas o **estadiamento definitivo** é estabelecido com base nos achados intraoperatórios e na análise histopatológica subsequente.
Os **componentes essenciais do estadiamento cirúrgico completo** incluem:
- Exploração minuciosa da cavidade abdominal e pélvica.
- Coleta de líquido ascítico para análise citológica (ou lavado peritoneal na ausência de ascite).
- Histerectomia total abdominal com salpingo-ooforectomia bilateral (TAH-BSO).
- Omentectomia infracólica.
- Biópsias peritoneais múltiplas e sistemáticas de áreas suspeitas e pré-definidas (ex.: cúpulas diafragmáticas, goteiras parietocólicas, peritônio pélvico e vesical).
- Linfadenectomia pélvica e para-aórtica (amostragem ou ressecção completa), fundamental para avaliar o status linfonodal (N) e orientar a terapia adjuvante.
- Apendicectomia, particularmente indicada em casos de tumores mucinosos devido ao risco de acometimento sincrônico ou metastático.
Critérios de Estadiamento
Os critérios FIGO avaliam a **extensão anatômica da doença**, considerando múltiplos fatores:
- Envolvimento ovariano (unilateral ou **bilateral**; o acometimento bilateral frequentemente indica maior carga tumoral e está associado a estágios mais avançados).
- Extensão às trompas de Falópio.
- Disseminação para outras estruturas pélvicas e órgãos abdominais.
- Acometimento peritoneal: A presença de **implantes peritoneais** macroscópicos na superfície peritoneal indica doença avançada (Estádio III ou IV) e piora o prognóstico.
- **Ascite maligna:** A presença de células neoplásicas no líquido ascítico confirma a natureza maligna e geralmente associa-se a doença avançada e pior prognóstico.
- Status dos **linfonodos regionais** (pélvicos e para-aórticos), determinado pela análise histopatológica dos linfonodos ressecados.
- Presença de **metástases à distância** (M) em órgãos como fígado ou pulmões (confirmadas histologicamente).
O sistema FIGO correlaciona-se com os parâmetros TNM (Tumor primário – T, Linfonodos regionais – N, Metástases à distância – M). É fundamental notar que a **extensão do tumor para além dos ovários e trompas (T)** é um determinante mais crítico para o estadiamento do que o tamanho do tumor primário isoladamente.
A classificação final divide o câncer de ovário em **estádios I a IV**, cada um com **subcategorias** que detalham a localização e extensão do tumor, permitindo uma estratificação de risco mais precisa. Este estadiamento cirúrgico e patológico detalhado impacta diretamente as decisões sobre terapias adjuvantes (como quimioterapia ou terapia-alvo) e o seguimento oncológico.
Estadiamento Cirúrgico: Procedimentos Padrão e Abordagens
A determinação precisa do estádio FIGO do câncer de ovário depende fundamentalmente da exploração cirúrgica e da análise histopatológica subsequente. A abordagem cirúrgica permite a avaliação direta da disseminação tumoral na cavidade pélvica e abdominal, sendo a base para a classificação da extensão da doença.
Abordagem Cirúrgica: Laparotomia versus Laparoscopia
A laparotomia exploradora mediana é frequentemente a via preferencial para o estadiamento cirúrgico completo, pois permite uma inspeção visual e palpação detalhada de todas as superfícies peritoneais e órgãos abdominais, a identificação precisa de implantes tumorais e a execução eficaz da linfadenectomia pélvica e para-aórtica.
A videolaparoscopia tem um papel importante, especialmente na investigação de massas ovarianas quando os exames de imagem são inconclusivos, permitindo a visualização direta, coleta de biópsias para diagnóstico histopatológico e avaliação da ressecabilidade das lesões. Esta abordagem pode auxiliar na decisão entre a citorredução cirúrgica primária ou a indicação de quimioterapia neoadjuvante, embora a laparotomia geralmente ofereça maior capacidade de exploração para um estadiamento formal completo.
Componentes Essenciais do Estadiamento Cirúrgico Completo
Para garantir a classificação acurada da extensão da neoplasia, o estadiamento cirúrgico abrangente inclui procedimentos padronizados para avaliação macroscópica e microscópica detalhada:
- Avaliação Peritoneal e Coleta Citológica: Realização de inspeção visual e palpação minuciosas de toda a cavidade abdominal e pélvica. Coleta de líquido ascítico para análise citológica ou, na ausência de ascite detectável, realização de lavado peritoneal com solução salina estéril para pesquisa de células neoplásicas livres.
- Histerectomia Total com Salpingooforectomia Bilateral (HT/SBO): Remoção cirúrgica do útero, colo uterino, ambas as trompas de Falópio e ambos os ovários.
- Omentectomia Infracólica: Ressecção do omento maior, localizado abaixo do cólon transverso, um sítio frequente de metástases ovarianas.
- Biópsias Peritoneais Múltiplas: Amostragem sistemática e biópsia/ressecção de lesões suspeitas e do peritônio de áreas predefinidas (cúpulas diafragmáticas, goteiras paracólicas, peritônio pélvico e parietal abdominal) para detecção de doença microscópica.
- Linfadenectomia Pélvica e Para-aórtica: Remoção dos linfonodos das cadeias pélvicas (ilíaca externa, ilíaca interna, obturadora e ilíaca comum) e para-aórticas (geralmente até o nível das veias renais). A extensão (amostragem representativa vs. dissecção completa) pode variar conforme os achados intraoperatórios e o estágio aparente da doença, sendo crucial para identificar metástases ocultas (determinando o componente N do estadiamento) e refinar a indicação de terapia adjuvante.
- Apendicectomia: Indicada especificamente quando há suspeita de tumor ovariano do tipo histológico mucinoso ou se o apêndice cecal apresentar alterações macroscópicas suspeitas. A rationale reside na associação com metástases apendiculares ou tumores primários sincrônicos do apêndice, contribuindo para o estadiamento preciso e prevenção de recorrência.
Vias de Disseminação do Câncer de Ovário
O conhecimento das vias de disseminação do câncer de ovário é essencial para compreender a progressão da doença e fundamentar as estratégias terapêuticas e de estadiamento. A localização intraperitoneal dos ovários facilita padrões metastáticos específicos.
Disseminação Peritoneal (Implantação Direta)
Esta representa a via predominante de disseminação. Células neoplásicas desprendem-se do tumor primário e dispersam-se pela cavidade peritoneal. Subsequentemente, aderem e implantam-se diretamente nas superfícies peritoneais (abrangendo diafragma, peritônio pélvico e parietal), no omento e na superfície de outros órgãos intra-abdominais. A presença de ascite maligna, frequentemente associada, facilita este processo; ela é causada pela produção de fluido pelas células tumorais implantadas no peritônio, e a confirmação citológica de células neoplásicas no líquido ascítico estabelece sua natureza maligna. A ascite volumosa pode causar sintomas significativos como desconforto abdominal e dispneia, sendo geralmente associada a um prognóstico desfavorável devido à disseminação avançada. Os implantes peritoneais, por si só, indicam disseminação para além dos órgãos pélvicos e pioram o prognóstico.
Disseminação Linfática
A metástase por via linfática constitui outra rota comum, particularmente em estágios mais avançados da doença. O envolvimento dos linfonodos regionais, primariamente os pélvicos (ilíacos, obturadores) e para-aórticos, é um achado frequente e significativo para o estadiamento.
Disseminação Hematogênica
Menos frequente que as vias peritoneal e linfática, a disseminação pela corrente sanguínea tipicamente ocorre em fases mais tardias ou em doenças avançadas. As células tumorais circulantes podem estabelecer metástases em órgãos distantes. Os sítios mais comuns incluem parênquima hepático e pulmonar, embora metástases ósseas e cerebrais também possam ocorrer.
Disseminação por Contiguidade
A invasão direta de estruturas e órgãos anatomicamente adjacentes ao tumor primário, como bexiga ou reto, pode ocorrer. Este mecanismo, denominado disseminação por contiguidade, é menos comum na apresentação inicial, mas pode manifestar-se com a progressão local do tumor.
Fatores Prognósticos Relacionados ao Estadiamento e Disseminação
A avaliação prognóstica no câncer de ovário está intrinsecamente ligada aos achados do estadiamento cirúrgico e aos padrões de disseminação da doença identificados. Diversos fatores determinados durante este processo possuem impacto significativo na sobrevida das pacientes.
Implantes Peritoneais
A presença de implantes peritoneais, resultantes da principal via de disseminação por implantação direta na cavidade abdominal, é um marcador de doença avançada (tipicamente estádios FIGO III ou IV). Sua identificação está diretamente associada a um pior prognóstico.
Ascite Maligna
A ascite maligna decorre da produção de líquido por células neoplásicas implantadas no peritônio, sendo sua natureza maligna confirmada pela identificação citológica destas células no líquido ascítico. A presença de ascite maligna, especialmente em volumes significativos, geralmente indica disseminação peritoneal avançada e está correlacionada a um prognóstico desfavorável.
Status Linfonodal
O envolvimento de linfonodos regionais (pélvicos e/ou para-aórticos), determinado pela análise histopatológica dos linfonodos removidos durante a linfadenectomia de estadiamento, representa a disseminação linfática da doença. A presença de metástases linfonodais é um fator prognóstico adverso significativo.
Envolvimento Ovariano Bilateral
O acometimento de ambos os ovários sugere uma carga tumoral mais elevada. Embora não seja isoladamente o fator prognóstico mais determinante, o envolvimento bilateral frequentemente se associa a estágios mais avançados da doença e contribui para a avaliação global do risco e do prognóstico da paciente.
Doença Residual Pós-Citorredução
A quantidade de doença residual após a cirurgia citorredutora primária é considerada um dos fatores prognósticos mais críticos no câncer de ovário. O objetivo cirúrgico é a citorredução completa, ou seja, a remoção de todo o tumor macroscopicamente visível. Estudos demonstram consistentemente que pacientes sem doença residual macroscópica apresentam taxas significativamente superiores de sobrevida livre de progressão e sobrevida global. A presença de qualquer doença residual macroscopicamente visível após a cirurgia está associada a um pior prognóstico, sendo a avaliação precisa deste parâmetro fundamental.
Impacto Clínico do Estadiamento Adequado
A classificação precisa da extensão do câncer de ovário, obtida através do estadiamento cirúrgico completo conforme os critérios da FIGO, possui implicações clínicas diretas e fundamentais para o manejo da paciente. Um estadiamento adequado e completo, baseado nos procedimentos cirúrgicos e avaliação histopatológica detalhada, é crucial para otimizar os resultados clínicos.
O estádio FIGO definido orienta substancialmente a estratégia terapêutica. A decisão sobre a necessidade de terapia adjuvante, a escolha do regime de quimioterapia mais apropriado, e a consideração de terapias-alvo são diretamente influenciadas pela exata extensão da doença identificada. Em cenários clínicos específicos e menos comuns, o estadiamento pode também informar a indicação de radioterapia.
Adicionalmente, o estadiamento figura como um dos principais determinantes do prognóstico individualizado. A extensão anatômica da neoplasia, aliada à avaliação da doença residual após a cirurgia citorredutora, são informações críticas que permitem estratificar o risco da paciente e estimar as probabilidades de sobrevida livre de progressão e sobrevida global.
Por fim, o estadiamento acurado é essencial para o planejamento do seguimento oncológico a longo prazo. O estágio inicial da doença estabelece a base para definir a frequência adequada e as modalidades de monitoramento necessárias para a detecção precoce de eventuais recidivas, assegurando uma abordagem de vigilância otimizada e baseada na real extensão da patologia inicial.