A Endometriose Profunda (EP) é uma condição complexa que exige conhecimento atualizado para uma abordagem clínica eficaz. Este artigo explora conceitos fundamentais e práticas relevantes sobre a EP, caracterizada pela infiltração de tecido endometrial a mais de 5 mm de profundidade no peritônio ou em órgãos adjacentes. Compreender esta condição é crucial, dada a sua capacidade de afetar múltiplas estruturas pélvicas e abdominais, impactando significativamente a qualidade de vida das pacientes.
O Que é Endometriose Profunda? Definição e Características Essenciais
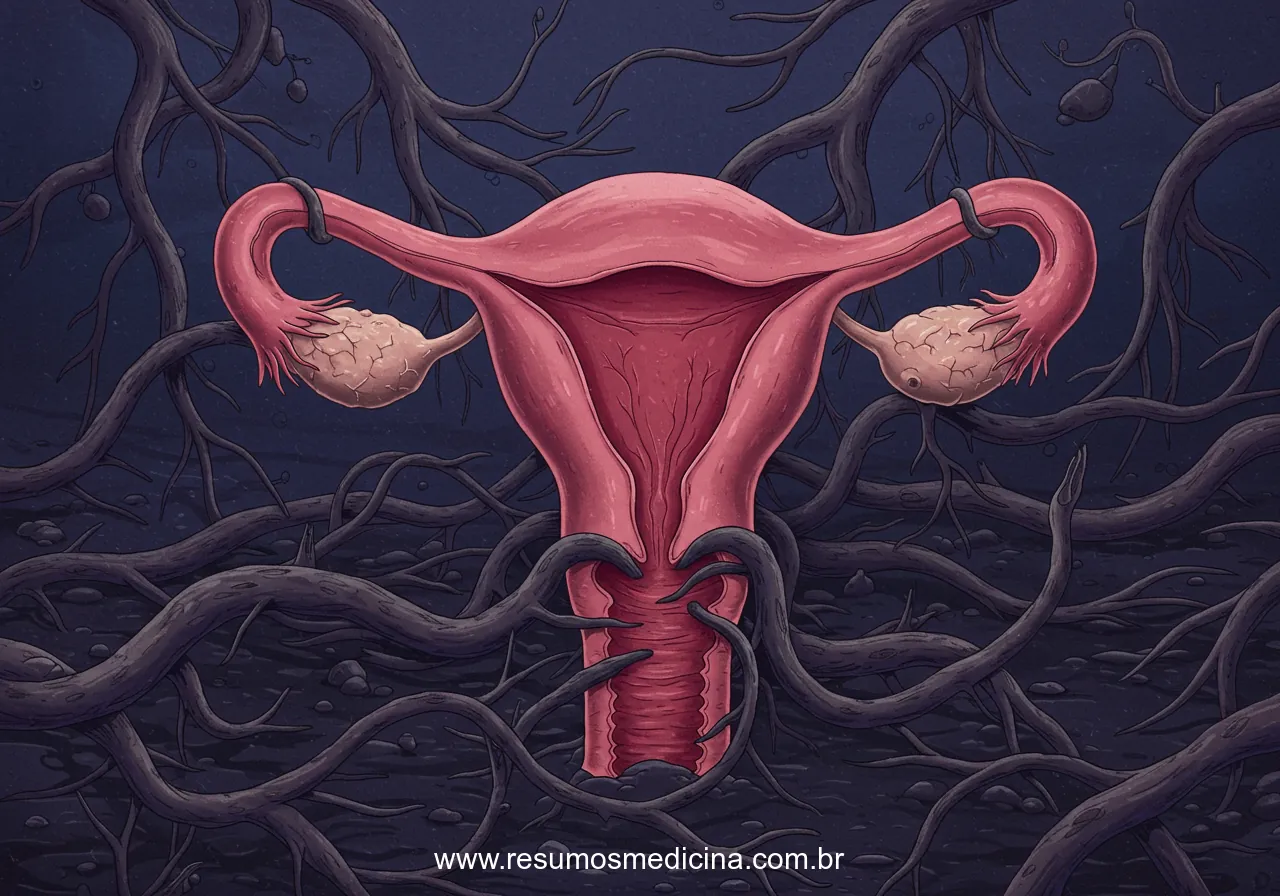
Para estudantes de medicina, a endometriose profunda (EP) representa uma condição clinicamente relevante, caracterizada pela presença de tecido endometrial fora da cavidade uterina. Este tecido, composto por glândulas e estroma, quando se manifesta além do útero, pode assumir diferentes formas, sendo a endometriose profunda uma das mais desafiadoras. O ponto crucial para definir a endometriose profunda reside na profundidade de infiltração do tecido endometrial, que se estende por 5 milímetros ou mais abaixo da superfície do peritônio.
Essa profundidade de infiltração é o que distingue a endometriose profunda de outras formas da doença. Na endometriose superficial, os implantes endometriais limitam-se à superfície do peritônio, enquanto na endometriose ovariana, eles formam cistos conhecidos como endometriomas. A endometriose profunda, por outro lado, possui a capacidade de afetar uma variedade de órgãos e estruturas localizadas na pélvis e abdômen, comumente envolvendo:
- Retossigmóide: A porção do intestino grosso mais frequentemente afetada.
- Bexiga e Ureteres: Componentes do trato urinário que podem sofrer infiltração.
- Ligamentos Uterossacrais: Estruturas de suporte do útero que podem ser infiltradas pelo tecido endometrial.
- Septo Retovaginal: O espaço entre o reto e a vagina, outra localização comum para a endometriose profunda.
É fundamental compreender que a endometriose profunda não apresenta uma progressão linear em relação à sua extensão. A intensidade dos sintomas pode variar consideravelmente entre as pacientes, independentemente do tamanho ou da quantidade de lesões. Assim, a assimilação da definição e das características essenciais da endometriose profunda configura-se como o alicerce para a jornada de aprendizado do estudante de medicina sobre essa condição complexa e multifacetada.
Sintomas da Endometriose Profunda
Os sintomas da endometriose profunda manifestam-se de forma variável, tanto em intensidade quanto em apresentação clínica, e estão intrinsecamente relacionados à localização e extensão das lesões endometrióticas. Essa ampla gama de sintomas, que vão desde cólicas menstruais intensas até dor pélvica crônica e dispareunia, representa um desafio diagnóstico, exigindo uma compreensão aprofundada por parte do estudante de medicina.
Sintomas Mais Comuns e Característicos
Embora a apresentação da endometriose profunda seja heterogênea, alguns sintomas são classicamente associados a essa condição, sendo cruciais para a suspeita clínica inicial:
- Dismenorreia Intensa: Cólicas menstruais severas, frequentemente incapacitantes, que excedem a intensidade das cólicas menstruais comuns. A dor é tipicamente cíclica, exacerbando-se durante o período menstrual devido à atividade hormonal sobre o tecido endometrial ectópico.
- Dispareunia Profunda: Dor durante a relação sexual, especificamente durante a penetração profunda. Este sintoma é um importante indicador de endometriose profunda, pois reflete o envolvimento de estruturas pélvicas internas, como os ligamentos uterossacrais e o septo retovaginal. A dispareunia profunda pode impactar significativamente a qualidade de vida sexual e emocional da paciente, e persistir após a relação sexual.
- Dor Pélvica Crônica: Dor persistente na região pélvica, que pode ou não apresentar um padrão cíclico. Diferentemente da dismenorreia, a dor pélvica crônica pode ser contínua ou intermitente e debilitante. Na endometriose profunda, essa dor frequentemente envolve componentes inflamatórios e neuropáticos, tornando o manejo um desafio.
- Infertilidade: A endometriose profunda, embora o mecanismo exato ainda não seja totalmente elucidado, é reconhecida como uma causa relevante de infertilidade. Presume-se que a doença distorça a anatomia pélvica, interfira no transporte dos gametas, dificulte a implantação embrionária e crie um microambiente desfavorável à fertilidade.
Outras Manifestações Clínicas Relevantes
Adicionalmente aos sintomas mais prevalentes, a endometriose profunda pode manifestar-se por meio de outras alterações clínicas importantes, que devem ser consideradas no diagnóstico diferencial:
- Alterações Intestinais Cíclicas: Sintomas como disquexia (dor ao evacuar), tenesmo (sensação de evacuação incompleta) e, em alguns casos, sangramento retal cíclico, podem ocorrer devido ao acometimento intestinal, especialmente do retossigmóide. A natureza cíclica desses sintomas, exacerbando-se no período menstrual, reforça a suspeita de endometriose profunda com infiltração intestinal.
- Alterações Urinárias Cíclicas: Em casos de endometriose vesical ou ureteral, podem surgir sintomas urinários cíclicos, como disúria (dor ao urinar), hematúria (sangue na urina), urgência miccional e aumento da frequência urinária, todos relacionados ao ciclo menstrual.
- Sintomas Sistêmicos e Menos Frequentes: Embora menos comuns, é importante considerar a possibilidade de sangramento uterino anormal, fadiga crônica e, em situações específicas de acometimento, sangramento retal durante a menstruação como manifestações associadas à endometriose profunda, ampliando o espectro de apresentação clínica.
É fundamental salientar que a intensidade dos sintomas não apresenta uma correlação linear com a extensão da doença. Há pacientes com endometriose profunda extensa que podem ser assintomáticas, enquanto outras com lesões menores vivenciam dor debilitante. Portanto, a investigação clínica minuciosa, a atenção ao histórico da paciente e a utilização judiciosa de exames complementares são etapas essenciais para um diagnóstico preciso e um manejo terapêutico individualizado e eficaz da endometriose profunda na prática clínica.
Diagnóstico da Endometriose Profunda
A confirmação diagnóstica da endometriose profunda exige uma abordagem combinada, iniciando-se com uma avaliação clínica minuciosa e culminando na indispensável confirmação histopatológica. O processo diagnóstico frequentemente se inicia com a suspeita clínica, levantada a partir de uma anamnese detalhada e de um exame físico direcionado. Durante o exame físico, o examinador deve buscar por sinais que corroborem a suspeita, como a identificação de dor à palpação abdominal e à mobilização uterina. Particularmente sugestivas de endometriose profunda são nodulações dolorosas palpáveis nos ligamentos uterossacrais e o espessamento do septo retovaginal. A palpação cuidadosa dos ligamentos uterossacrais, em especial, pode revelar a presença de dor ou nódulos, elementos que elevam significativamente a suspeita clínica de endometriose profunda.
Embora o exame físico e os exames de imagem representem ferramentas valiosas na identificação e mapeamento da extensão da doença, é crucial entender que eles não estabelecem o diagnóstico definitivo. O padrão ouro para a confirmação diagnóstica permanece sendo a videolaparoscopia com biópsia.
Exames de Imagem Cruciais: Ultrassonografia e Ressonância Magnética
Para estudantes de medicina, compreender o papel dos exames de imagem no diagnóstico da endometriose profunda (EP) é fundamental. Nesse contexto, a ultrassonografia transvaginal com preparo intestinal (USTV-PI) e a ressonância magnética (RM) pélvica destacam-se como modalidades de imagem de primeira linha. Estes exames são cruciais não apenas para confirmar a suspeita clínica, mas também para delinear precisamente a extensão e a localização das lesões endometrióticas, informações indispensáveis para o planejamento terapêutico e, em especial, cirúrgico.
Ultrassonografia Transvaginal com Preparo Intestinal (USTV-PI): Detalhes e Vantagens
A USTV-PI surge como um método diagnóstico acessível e de grande valia na avaliação inicial da endometriose, particularmente eficaz na identificação de endometriomas ovarianos e lesões profundas. O preparo intestinal, etapa fundamental do exame, visa reduzir artefatos originados por gases e fezes, otimizando a nitidez das imagens das estruturas pélvicas. Isso possibilita uma avaliação mais precisa do envolvimento intestinal, especialmente do retossigmóide, bem como de outras estruturas pélvicas adjacentes. É importante ressaltar que, quando realizada por examinadores experientes, a USTV-PI alcança alta sensibilidade e especificidade na detecção de nódulos, espessamento dos ligamentos uterossacrais e acometimento vesical, apresentando acurácia diagnóstica comparável à ressonância magnética em muitos casos.
Ressonância Magnética Pélvica (RM): Visão Abrangente e Alta Resolução
A ressonância magnética pélvica, por outro lado, oferece uma visão panorâmica da pelve com excepcional resolução tecidual. Essa característica permite uma visualização detalhada e abrangente das áreas afetadas pela endometriose profunda. A RM demonstra-se particularmente útil para a identificação de lesões endometrióticas em diversas localizações pélvicas, incluindo os ligamentos uterossacrais, o septo retovaginal, o reto e a bexiga. Adicionalmente, a RM possui a capacidade de detectar focos menores de endometriose e implantes peritoneais, conferindo-lhe superioridade na avaliação da endometriose profunda complexa e no planejamento cirúrgico, especialmente em casos que demandam uma abordagem mais extensa.
Integração Estratégica da USTV-PI e RM na Abordagem Diagnóstica
A USTV-PI é frequentemente empregada como o exame inicial na investigação da endometriose, enquanto a RM é geralmente reservada para o mapeamento detalhado da extensão da doença e para o planejamento cirúrgico, sobretudo em situações de suspeita de endometriose profunda ou quando a USTV não fornece informações suficientes para a tomada de decisão clínica. Ambas as modalidades, quando interpretadas em conjunto com os achados do exame físico e a história clínica da paciente, fornecem subsídios valiosos para a suspeita diagnóstica e a condução terapêutica mais assertiva.
Diagnóstico Definitivo: Videolaparoscopia com Biópsia
A videolaparoscopia possibilita a visualização direta e detalhada das lesões endometrióticas na cavidade pélvica. Este procedimento minimamente invasivo permite a coleta direcionada de amostras de tecido das áreas suspeitas para a realização de biópsia. A análise histopatológica destas amostras é fundamental, pois a identificação inequívoca de glândulas endometriais e estroma fora do ambiente uterino sela o diagnóstico definitivo de endometriose. Assim, a videolaparoscopia com biópsia transcende a função diagnóstica, frequentemente possibilitando, no mesmo ato cirúrgico, o tratamento das lesões, configurando-se como um passo terapêutico essencial na abordagem abrangente da endometriose profunda.
Locais de Acometimento da Endometriose Profunda
A endometriose profunda (EP), caracterizada pela infiltração do tecido endometrial a uma profundidade superior a 5 mm abaixo do peritônio, apresenta um espectro de manifestações que se estende por diversos órgãos pélvicos e, em menor frequência, extrapélvicos. Para o estudante de medicina, o conhecimento detalhado destas localizações é fundamental para a suspeita clínica, o diagnóstico preciso e o planejamento terapêutico adequado desta condição complexa.
Localizações Pélvicas Comuns e Sua Relevância Clínica
Dentro da pelve, a endometriose profunda exibe predileção por determinados sítios, cujo reconhecimento é crucial para a abordagem diagnóstica e terapêutica:
- Intestino, com ênfase no retossigmóide: O acometimento intestinal é uma das manifestações mais prevalentes e clinicamente significativas da EP. A infiltração do retossigmóide pode gerar sintomas como dor pélvica cíclica, disquexia e sangramento retal durante a menstruação, impactando diretamente a qualidade de vida da paciente.
- Bexiga: Sendo o órgão do trato urinário mais comumente afetado, a endometriose vesical pode manifestar-se por sintomas urinários cíclicos, como disúria, hematúria e urgência miccional, simulando infecções urinárias recorrentes ou outras patologias vesicais.
- Ureteres: Embora menos frequente, o envolvimento ureteral representa uma complicação grave da EP, com potencial para obstrução do fluxo urinário e desenvolvimento de hidronefrose, uma condição que, se não tratada, pode evoluir para insuficiência renal. A identificação precoce do acometimento ureteral é, portanto, vital.
- Septo retovaginal e Ligamentos Uterossacrais: Estas localizações são frequentemente identificadas ao exame físico, notadamente pelo toque vaginal e retal. Nódulos dolorosos ou espessamento nessas regiões podem levantar a suspeita clínica de endometriose profunda, orientando a investigação diagnóstica complementar.
O Acometimento Intestinal, do Trato Urinário e a Raridade Extrapélvica
O intestino, em particular o retossigmóide, destaca-se como o órgão extrauterino mais frequentemente comprometido pela endometriose profunda. A infiltração da parede intestinal pode variar desde implantes superficiais na serosa até nódulos que penetram a muscular da lâmina própria, causando sintomas diversificados e, por vezes, intensos. A suspeita de endometriose intestinal deve ser considerada em pacientes com sintomas gastrointestinais cíclicos associados à dor pélvica e dismenorreia.
No trato urinário, a endometriose manifesta-se predominantemente na bexiga, seguida pelos ureteres. O acometimento vesical, além dos sintomas já mencionados, pode incluir dor suprapúbica cíclica. A endometriose ureteral, embora rara, exige atenção especial devido ao risco de obstrução ureteral silenciosa e suas potenciais consequências renais. O estudante de medicina deve estar ciente da importância de investigar sintomas urinários cíclicos em mulheres com suspeita de endometriose.
Embora a endometriose profunda seja primariamente uma doença pélvica, é essencial reconhecer a possibilidade de manifestações extrapélvicas, ainda que incomuns, como nos pulmões e diafragma. A suspeição clínica, apoiada por exames de imagem como a ultrassonografia transvaginal com preparo intestinal e a ressonância magnética pélvica, permanece como a base para o diagnóstico. Estas modalidades de imagem permitem mapear precisamente as lesões, avaliar a extensão da infiltração em órgãos adjacentes e planejar a estratégia terapêutica mais apropriada para cada paciente. A correlação entre os achados de imagem e o exame físico detalhado, incluindo o toque retal, otimiza a acurácia diagnóstica e contribui para um manejo clínico mais eficaz da endometriose profunda.
Endometriose Profunda na Prática Clínica: O Que o Estudante de Medicina Precisa Saber
É fundamental reter que a endometriose profunda é uma condição crônica, com potencial de persistir ao longo de toda a vida reprodutiva da mulher. O reconhecimento precoce da EP, baseado na alta suspeição clínica e na confirmação por exames de imagem adequados, é crucial para garantir um manejo terapêutico otimizado e melhorar o prognóstico da paciente. É imperativo lembrar que a endometriose profunda pode impactar significativamente a qualidade de vida da mulher, e, portanto, a abordagem terapêutica deve ser sempre individualizada, multidisciplinar e planejada a longo prazo, visando o bem-estar integral da paciente.
Conclusão
A compreensão aprofundada dos aspectos críticos da Endometriose Profunda, conforme abordado neste artigo, é fundamental para o manejo eficaz desta condição. Revisamos conceitos relevantes e reforçamos a importância de sua aplicação precisa, visando otimizar o diagnóstico, o tratamento e a qualidade de vida das pacientes afetadas.