O Eixo Hipotálamo-Hipófise-Gonadal (HHG) é um sistema neuroendócrino central crucial para regular a puberdade e a capacidade reprodutiva. Este artigo explora os componentes e mecanismos de ação do eixo HHG, sua ativação na puberdade normal, a regulação da secreção de GnRH, a avaliação clínica da puberdade, a avaliação laboratorial na puberdade precoce e contribuições adicionais para o diagnóstico diferencial. Ao longo deste artigo, abordaremos a fisiologia detalhada do eixo HHG, desde a sua ativação e regulação hormonal até as manifestações clínicas e laboratoriais da puberdade normal e precoce.
O Eixo Hipotálamo-Hipófise-Gonadal (HHG): Componentes e Mecanismo de Ação
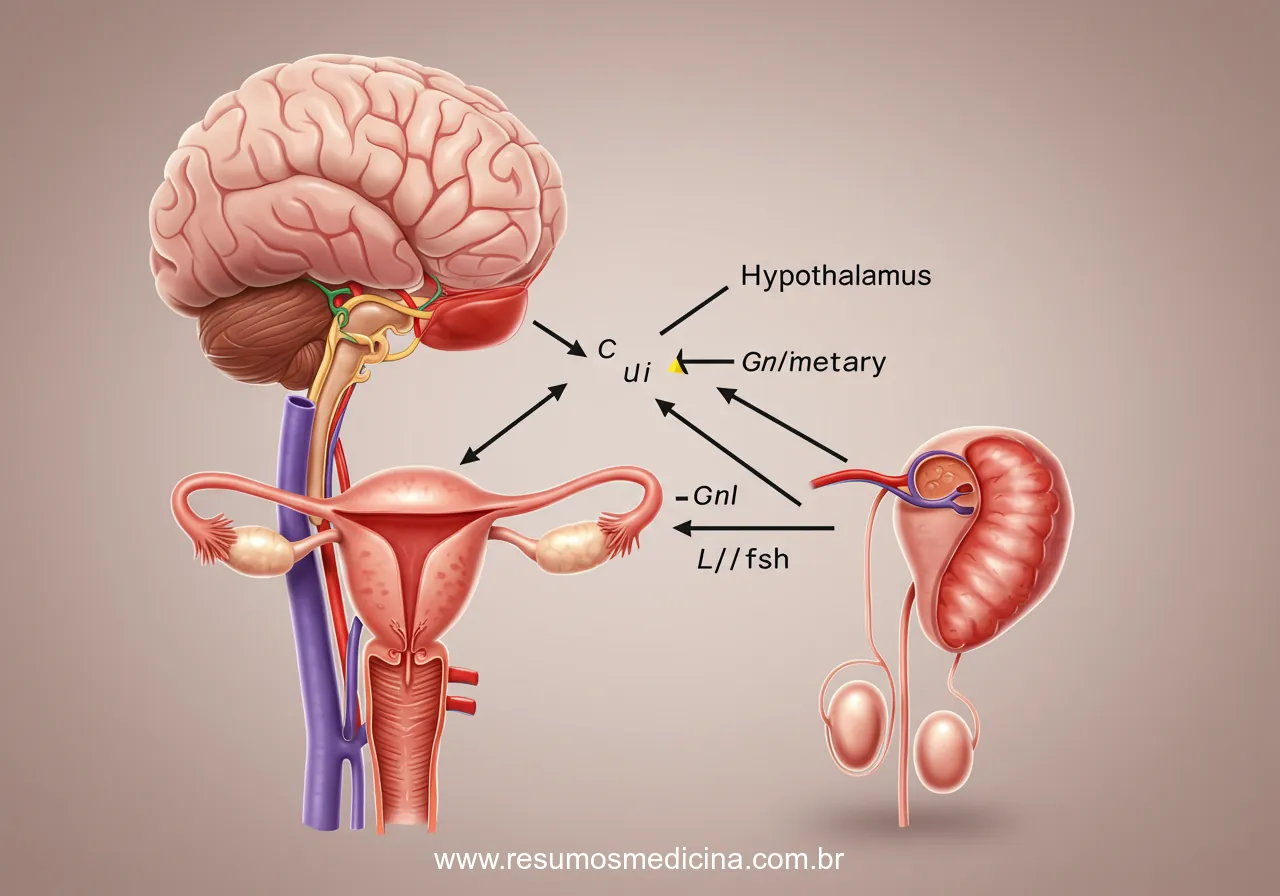
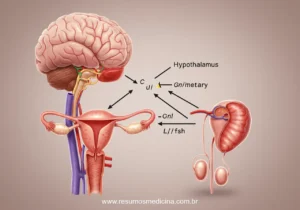
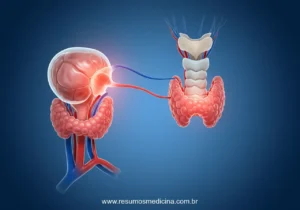
O eixo Hipotálamo-Hipófise-Gonadal (HHG) representa o sistema neuroendócrino central, fundamental para a regulação da puberdade, desde seu início e progressão, até a manutenção da capacidade reprodutiva. Este sistema opera através de uma cascata hormonal hierárquica, interligando o sistema nervoso central às gônadas.
Componentes e Sequência de Ativação Hormonal
A operação do eixo HHG envolve três componentes principais que atuam em sequência:
- Hipotálamo: Localizado no sistema nervoso central, o hipotálamo inicia a cascata ao secretar o Hormônio Liberador de Gonadotrofinas (GnRH). Essa secreção ocorre de forma pulsátil, um padrão essencial para a correta estimulação hipofisária. A frequência e a amplitude dos pulsos de GnRH aumentam progressivamente durante a puberdade. A liberação de GnRH é modulada por uma rede neuronal complexa, incluindo neuropeptídeos reguladores chave como a Kisspeptina (que recebe sinais excitatórios e inibitórios, por exemplo, da neuroquinina B e dinorfina, e sinaliza diretamente aos neurônios GnRH) e neurotransmissores como glutamato (excitatório) e GABA (inibitório).
- Hipófise Anterior (Adeno-hipófise): O GnRH atinge a hipófise anterior através do sistema porta hipotálamo-hipofisário, onde estimula células especializadas, os gonadotrofos. Em resposta, a hipófise anterior secreta as gonadotrofinas na corrente sanguínea: o Hormônio Luteinizante (LH) e o Hormônio Folículo-Estimulante (FSH).
- Gônadas (Ovários e Testículos): As gonadotrofinas LH e FSH circulam até as gônadas (ovários em indivíduos do sexo feminino, testículos em indivíduos do sexo masculino), onde exercem suas funções primordiais:
- Estimulação da Esteroidogênese: Promovem a produção de esteroides sexuais. Nos ovários, o FSH é crucial para o desenvolvimento folicular e a produção de estrogênio (principalmente estradiol), enquanto o LH desencadeia a ovulação e estimula a produção de progesterona e estrogênios. Nos testículos, o LH atua nas células de Leydig, estimulando a produção de testosterona, o principal andrógeno masculino.
- Promoção da Gametogênese: Contribuem para o desenvolvimento e maturação dos gametas. Nos ovários, LH e FSH regulam o ciclo ovariano e a maturação dos oócitos. Nos testículos, o FSH, juntamente com a testosterona, é essencial para a espermatogênese nas Células de Sertoli.
Efeitos Fisiológicos e Mecanismos de Regulação
Os esteroides sexuais produzidos pelas gônadas (estradiol, testosterona) são os principais mediadores dos efeitos fisiológicos da ativação do eixo HHG. Eles são responsáveis pelo desenvolvimento das características sexuais secundárias (como telarca e pubarca em meninas, aumento do volume testicular e pubarca em meninos), pelo estirão de crescimento puberal e pela aquisição da capacidade reprodutiva.
Além de seus efeitos periféricos, os esteroides sexuais desempenham um papel crucial na regulação do próprio eixo HHG através de um mecanismo de feedback negativo. Níveis elevados desses hormônios na circulação inibem a secreção de GnRH no hipotálamo e a liberação de LH e FSH pela hipófise anterior. Este sistema de retroalimentação é essencial para manter a homeostase hormonal e garantir a progressão fisiológica da puberdade e a função reprodutiva normal ao longo da vida adulta.
Ativação do Eixo HHG e Fisiologia da Puberdade Normal
A puberdade é um processo complexo de maturação biológica, hormonal e somática, intrinsecamente regulado pelo eixo hipotálamo-hipófise-gonadal (HHG), que culmina na aquisição da capacidade reprodutiva. Esta fase de transição da infância para a vida adulta engloba o desenvolvimento das características sexuais secundárias, modificações significativas na composição corporal, uma aceleração do crescimento estatural (estirão puberal) e a maturação óssea progressiva, que eventualmente leva à fusão das epífises dos ossos longos.
Reativação Hipotalâmica e Secreção de Gonadotrofinas
O início da puberdade normal é marcado pela reativação do eixo HHG, que se encontrava em estado de relativa quiescência durante o período infantil. O evento fisiológico central é o restabelecimento da secreção pulsátil do hormônio liberador de gonadotrofinas (GnRH) pelos neurônios hipotalâmicos especializados. Um aspecto fundamental deste processo é o aumento progressivo na frequência e na amplitude desses pulsos de GnRH ao longo da progressão puberal. A secreção pulsátil de GnRH atua como um estímulo primário para a hipófise anterior, induzindo a liberação das gonadotrofinas: o hormônio luteinizante (LH) e o hormônio folículo-estimulante (FSH).
Ação Gonadal: Gametogênese e Esteroidogênese
As gonadotrofinas LH e FSH exercem suas funções fisiológicas primárias nas gônadas (ovários no sexo feminino e testículos no sexo masculino), estimulando tanto a gametogênese quanto a produção de esteroides sexuais, evento conhecido como gonadarca.
- No sexo feminino: O FSH é crucial para estimular o desenvolvimento dos folículos ovarianos e induzir a produção de estrogênio (principalmente estradiol) pelas células foliculares. O LH, além de contribuir para a produção de esteroides sexuais (como a progesterona após a ovulação), é o principal gatilho para a ruptura folicular e a ovulação. O estradiol é o esteroide predominante responsável pelo desenvolvimento das características sexuais secundárias femininas (ex: telarca) e pela proliferação endometrial.
- No sexo masculino: O LH atua especificamente sobre as células de Leydig localizadas no interstício testicular, estimulando a síntese e secreção de testosterona. A testosterona é o andrógeno primário responsável pelo desenvolvimento das características sexuais secundárias masculinas, aumento da massa muscular e libido. O FSH atua sobre as células de Sertoli nos túbulos seminíferos, desempenhando um papel fundamental no suporte à espermatogênese.
Manifestações Clínicas e Regulação do Eixo
O aumento progressivo nos níveis séricos de estradiol (em meninas) e testosterona (em meninos) é o motor para o desenvolvimento das características sexuais secundárias, o estirão de crescimento e as demais alterações somáticas que definem a puberdade. Clinicamente, a puberdade normal inicia-se tipicamente entre os 8 e 13 anos em meninas, sendo a telarca (desenvolvimento mamário) o sinal mais comum, e entre 9 e 14 anos em meninos, com o aumento do volume testicular (maior que 4 mL) como marco inicial frequente.
O funcionamento do eixo HHG é finamente regulado por mecanismos de retroalimentação (feedback negativo). Os esteroides sexuais (estradiol e testosterona) produzidos pelas gônadas exercem um controle inibitório sobre a secreção de GnRH no hipotálamo e sobre a liberação de LH e FSH pela hipófise, assegurando a homeostase hormonal adequada à fase de desenvolvimento.
Regulação da Secreção de GnRH: Papel da Kisspeptina e Neurotransmissores
O início da puberdade é caracterizado pela ativação da liberação pulsátil do hormônio liberador de gonadotrofinas (GnRH) pelo hipotálamo. A regulação deste evento crucial envolve mecanismos neuroendócrinos complexos, sendo fundamental para a correta progressão do desenvolvimento puberal.
Neuropeptídeos Reguladores: Kisspeptina, Neuroquinina B e Dinorfina
A Kisspeptina desempenha um papel central como neuropeptídeo regulador da secreção de GnRH. Atuando a montante dos neurônios de GnRH, a Kisspeptina é essencial para a ativação e manutenção da liberação hormonal. Sua ação, contudo, não é isolada, sendo modulada por outros neuropeptídeos que interagem diretamente com os neurônios de GnRH:
- Neuroquinina B: Exerce um papel excitatório, estimulando a atividade dos neurônios de GnRH.
- Dinorfina: Possui ação inibitória, contribuindo para a modulação negativa da secreção de GnRH.
Essa interação dinâmica entre Kisspeptina, Neuroquinina B e Dinorfina é determinante para o controle fino da frequência e amplitude dos pulsos de GnRH, característicos da puberdade.
Papel dos Neurotransmissores Clássicos: Glutamato e GABA
Além dos neuropeptídeos, neurotransmissores clássicos também integram a complexa rede regulatória da secreção de GnRH. O glutamato atua como um neurotransmissor excitatório, enquanto o ácido gama-aminobutírico (GABA) exerce uma função predominantemente inibitória sobre os neurônios de GnRH.
Implicações Clínicas da Desregulação
A integridade das vias neurais reguladoras é fundamental para a temporalidade adequada da puberdade. A interrupção das vias inibitórias, como pode ocorrer em decorrência de lesões no sistema nervoso central (SNC), pode levar a uma desinibição da secreção de GnRH. Essa liberação prematura e desregulada de GnRH é a base fisiopatológica da puberdade precoce central (PPC), demonstrando a importância clínica dos mecanismos de controle da secreção deste hormônio.
Cronologia e Avaliação Clínica da Puberdade Normal
A puberdade é o processo de maturação hormonal e desenvolvimento físico que culmina na capacidade reprodutiva, regulado centralmente pelo eixo hipotálamo-hipófise-gonadal (HHG). O início da puberdade normal apresenta uma variação cronológica bem definida entre os sexos.
Em meninas, o desenvolvimento puberal tipicamente se inicia entre os 8 e 13 anos de idade. O primeiro sinal clínico manifestado costuma ser o desenvolvimento do tecido mamário, denominado telarca. A progressão sequencial geralmente envolve o aparecimento de pelos pubianos (pubarca) e, subsequentemente, a ocorrência da primeira menstruação, a menarca.
Nos meninos, a janela considerada normal para o início da puberdade situa-se entre os 9 e 14 anos. O evento inicial característico é o aumento do volume testicular, comumente definido como um volume superior a 4 ml. Após o crescimento testicular, seguem-se o desenvolvimento de pelos pubianos (pubarca) e a manifestação de outras características sexuais secundárias, como alterações na voz e aumento da massa muscular.
Avaliação Clínica e Estadiamento de Tanner
Para a avaliação objetiva da progressão das características sexuais secundárias durante a puberdade, utiliza-se o estadiamento de Tanner. Esta ferramenta clínica padronizada permite classificar o grau de maturação sexual:
- Meninas: Avalia-se o desenvolvimento das mamas (estágios M1 a M5) e a distribuição e características dos pelos pubianos (estágios P1 a P5).
- Meninos: Avalia-se o desenvolvimento dos genitais, incluindo o tamanho testicular e peniano, e também o padrão de pelos pubianos (estágios P1 a P5).
O estadiamento de Tanner é fundamental para monitorar a sequência e o ritmo do desenvolvimento puberal. Além disso, observa-se que o estirão de crescimento puberal, um período de aceleração da velocidade de crescimento, ocorre tipicamente no estágio M2 de Tanner em meninas.
Avaliação Laboratorial da Ativação do Eixo HHG na Puberdade Precoce
A avaliação laboratorial é um componente essencial no diagnóstico da Puberdade Precoce Central (PPC), visando confirmar a ativação prematura do eixo hipotálamo-hipófise-gonadal (HHG). A dosagem dos níveis hormonais, particularmente das gonadotrofinas, permite diferenciar a PPC de causas periféricas de desenvolvimento puberal precoce.
A mensuração dos níveis basais de gonadotrofinas, especificamente do Hormônio Luteinizante (LH) e do Hormônio Folículo-Estimulante (FSH), é fundamental. Níveis basais elevados de gonadotrofinas, sobretudo do LH, são sugestivos de maturação do eixo HHG e, portanto, de PPC. O LH é geralmente considerado um marcador mais fidedigno que o FSH para detectar a ativação central, sendo frequentemente o primeiro a apresentar elevação. De fato, a dosagem de LH é tipicamente melhor para identificar a ativação do eixo. É importante notar que, devido à secreção pulsátil de GnRH e, consequentemente, de LH e FSH, os níveis hormonais podem apresentar flutuações, e nem todas as amostras isoladas podem estar elevadas mesmo na presença de PPC.
Por outro lado, níveis baixos de LH e FSH basais levantam a suspeita de puberdade precoce periférica (independente de GnRH). A sensibilidade dos ensaios hormonais atuais permite, em muitos casos, auxiliar no diagnóstico diferencial já com as dosagens basais.
A relação entre LH e FSH também fornece informações valiosas. Nos estágios iniciais da ativação puberal central (normal ou precoce), a secreção de LH tende a predominar sobre a de FSH. Uma relação LH/FSH basal superior a 1 pode ser utilizada como um indicador adicional de ativação central do eixo HHG, auxiliando na distinção da PPC.
Em situações onde os níveis basais são inconclusivos, a resposta das gonadotrofinas ao estímulo com um análogo do GnRH pode ser diagnóstica. Uma elevação significativa do LH, configurando um padrão puberal de resposta após o estímulo, confirma a ativação central do eixo HHG. O LH demonstra ser particularmente responsivo neste teste.
Finalmente, em concordância com a ativação do eixo HHG, espera-se encontrar níveis elevados de esteroides sexuais circulantes, como estradiol em meninas e testosterona em meninos, refletindo a estimulação gonadal pelas gonadotrofinas elevadas.
Contribuições Adicionais e Diagnóstico Diferencial
Embora a ativação do eixo hipotálamo-hipófise-gonadal (HHG) seja o evento central que desencadeia a maturação gonadal e a produção de esteroides sexuais (gonadarca), outros processos contribuem para o desenvolvimento puberal e são cruciais para o diagnóstico diferencial, especialmente em casos de puberdade precoce.
Adrenarca: A Contribuição Adrenal
Paralelamente ou, por vezes, precedendo a gonadarca, ocorre a adrenarca. Este processo envolve a maturação da zona reticular do córtex adrenal, levando a um aumento na produção de andrógenos adrenais, principalmente o sulfato de deidroepiandrosterona (DHEA-S). A adrenarca é considerada um evento fisiológico geralmente independente da ativação do eixo HHG. Clinicamente, os andrógenos adrenais contribuem para o desenvolvimento de pelos pubianos e axilares (pubarca), bem como para o surgimento do odor axilar.
Diagnóstico Diferencial na Puberdade Precoce
A avaliação de um desenvolvimento puberal precoce exige uma cuidadosa distinção entre diferentes etiologias. É fundamental diferenciar a Puberdade Precoce Central (PPC), que resulta da ativação prematura e completa do eixo HHG (sendo, portanto, GnRH-dependente), de causas periféricas onde o desenvolvimento sexual ocorre independentemente da ativação do eixo HHG (GnRH-independentes).
- Puberdade Precoce Central (PPC): Caracteriza-se pela secreção pulsátil de GnRH, estimulando a produção hipofisária de LH e FSH e, consequentemente, a produção gonadal de esteroides sexuais. O padrão de desenvolvimento costuma seguir a sequência fisiológica normal.
- Puberdade Precoce Periférica (PPP): Resulta da exposição a esteroides sexuais de fontes exógenas ou endógenas não dependentes da ativação do eixo HHG (e.g., tumores adrenais ou gonadais, exposição a hormônios).
- Variantes Normais do Desenvolvimento: Condições como a telarca precoce isolada representam variantes benignas. Nesta situação, observa-se o desenvolvimento mamário sem outros sinais de puberdade. Hormonalmente, os níveis de estradiol podem ser normais ou ligeiramente elevados, mas tipicamente há um predomínio de FSH sobre o LH, com níveis de LH permanecendo na faixa pré-puberal. Esta assinatura hormonal difere da observada na PPC, onde geralmente há uma resposta mais acentuada do LH.
- Condições Sistêmicas Mimetizando Puberdade: Em situações raras, condições como o hipotireoidismo primário não tratado podem levar a sinais de puberdade. Devido à homologia estrutural, níveis muito elevados de TSH (hormônio tireoestimulante), encontrados no hipotireoidismo primário descompensado, podem ativar receptores de FSH nas gônadas. Este fenômeno resulta em manifestações puberais (como aumento ovariano ou testicular e até sangramento vaginal em meninas) por um mecanismo periférico, independente da ativação do eixo HHG.
Portanto, a compreensão da contribuição da adrenarca e a correta diferenciação entre PPC, causas periféricas e variantes normais, utilizando critérios clínicos e avaliação hormonal específica (dosagem de LH, FSH, esteroides sexuais e, quando indicado, TSH), são essenciais para o manejo adequado dos distúrbios do desenvolvimento puberal.
Conclusão
Em resumo, o eixo HHG desempenha um papel central na regulação da puberdade e da função reprodutiva. Sua ativação, regulação hormonal e interações complexas com neuropeptídeos e neurotransmissores são essenciais para o desenvolvimento puberal normal. A avaliação clínica e laboratorial cuidadosa, com atenção para as sutilezas da secreção hormonal e as contribuições adicionais como a adrenarca, são cruciais para o diagnóstico diferencial da puberdade precoce e o manejo adequado dos distúrbios do desenvolvimento puberal. A compreensão aprofundada deste eixo permite aos profissionais de saúde monitorar e intervir de forma eficaz para garantir um desenvolvimento puberal saudável e uma função reprodutiva adequada.