A doença celíaca (DC) é uma condição complexa cujo diagnóstico definitivo depende da integração de achados clínicos, sorológicos e, fundamentalmente, histopatológicos. Este artigo oferece um guia detalhado sobre o papel crucial da biópsia intestinal e da classificação de Marsh no diagnóstico histopatológico da doença celíaca. Abordaremos desde a importância da biópsia como padrão-ouro e o procedimento ideal para sua realização, até a interpretação dos achados histopatológicos característicos e sua correlação com os testes sorológicos, visando fornecer um recurso completo para profissionais da área.
A Biópsia Intestinal: Padrão-Ouro na Confirmação da Doença Celíaca
A confirmação diagnóstica definitiva da doença celíaca (DC) repousa fundamentalmente na análise histopatológica do intestino delgado. A biópsia do intestino delgado, especificamente do duodeno ou jejuno, obtida por meio de endoscopia digestiva alta, é considerada o padrão-ouro para o diagnóstico.
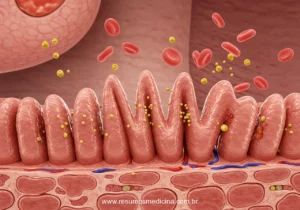
Este procedimento é essencial, pois permite a avaliação histopatológica direta da mucosa intestinal. A análise das amostras coletadas, idealmente múltiplas e de diferentes locais como o bulbo e a segunda porção duodenal ou jejuno proximal, é crucial para identificar as alterações morfológicas características da DC. Estas incluem classicamente a atrofia das vilosidades intestinais, a hiperplasia das criptas de Lieberkühn e o aumento do número de linfócitos intraepiteliais infiltrando o epitélio.
A biópsia intestinal é indispensável para validar achados sorológicos e clínicos. Mesmo na presença de marcadores sorológicos positivos, como os anticorpos anti-transglutaminase tecidual (anti-tTG) e anti-endomísio (EMA), a confirmação histopatológica é frequentemente requerida para estabelecer o diagnóstico definitivo. Além disso, a biópsia desempenha um papel fundamental em casos com sorologia inconclusiva ou negativa, mas onde persiste uma alta suspeita clínica, garantindo a precisão diagnóstica e permitindo a exclusão de outras condições com achados similares.
Portanto, a biópsia intestinal não é apenas uma ferramenta complementar, mas sim o alicerce para a confirmação inequívoca da doença celíaca, fornecendo a evidência histopatológica necessária para um diagnóstico seguro e para a graduação da severidade da lesão, frequentemente utilizando a classificação de Marsh.
Procedimento da Biópsia Duodenal e Considerações Pré-Exame
Realização do Procedimento Endoscópico
As amostras da mucosa duodenal são coletadas durante a realização de uma endoscopia digestiva alta (EDA). Este procedimento endoscópico é o método padrão para obter os fragmentos necessários para a análise histopatológica.
Coleta Estratégica de Amostras Biópticas
Para maximizar a sensibilidade diagnóstica da biópsia, a técnica de coleta das amostras é fundamental. As diretrizes incluem:
- Número de Amostras: É recomendada a coleta de múltiplas amostras, especificamente um mínimo de quatro fragmentos, sendo idealmente de quatro a seis.
- Locais de Coleta: As amostras devem ser obtidas de diferentes regiões do duodeno para aumentar a probabilidade de detecção das lesões, que podem ter distribuição irregular. Os locais preconizados são o bulbo duodenal e a segunda porção do duodeno (duodeno distal). Algumas fontes também citam a junção duodenojejunal ou o jejuno proximal como locais adequados.
A coleta em múltiplos locais e em número suficiente aumenta significativamente a sensibilidade do exame histopatológico.
Consideração Pré-Exame Essencial: Dieta Contendo Glúten
Uma consideração pré-exame crucial é a necessidade de o paciente manter uma dieta contendo glúten antes da realização da biópsia duodenal. A investigação diagnóstica, incluindo a biópsia, deve ocorrer enquanto o paciente está exposto ao glúten.
A justificativa para essa recomendação reside no fato de que a exclusão do glúten da dieta pode induzir a melhora ou mesmo a normalização das alterações histopatológicas características da DC (como atrofia vilositária, hiperplasia de criptas e linfocitose intraepitelial). A realização da biópsia em um paciente sob dieta isenta de glúten pode, portanto, levar a resultados falso-negativos, comprometendo a acurácia do diagnóstico. A manutenção da ingestão de glúten é, assim, essencial para garantir a detecção das alterações morfológicas e a fidedignidade do resultado.
A aderência a estas diretrizes durante o procedimento de biópsia e no período pré-exame é vital para um diagnóstico histopatológico preciso e confiável da doença celíaca.
Achados Histopatológicos Característicos da Doença Celíaca na Mucosa Intestinal
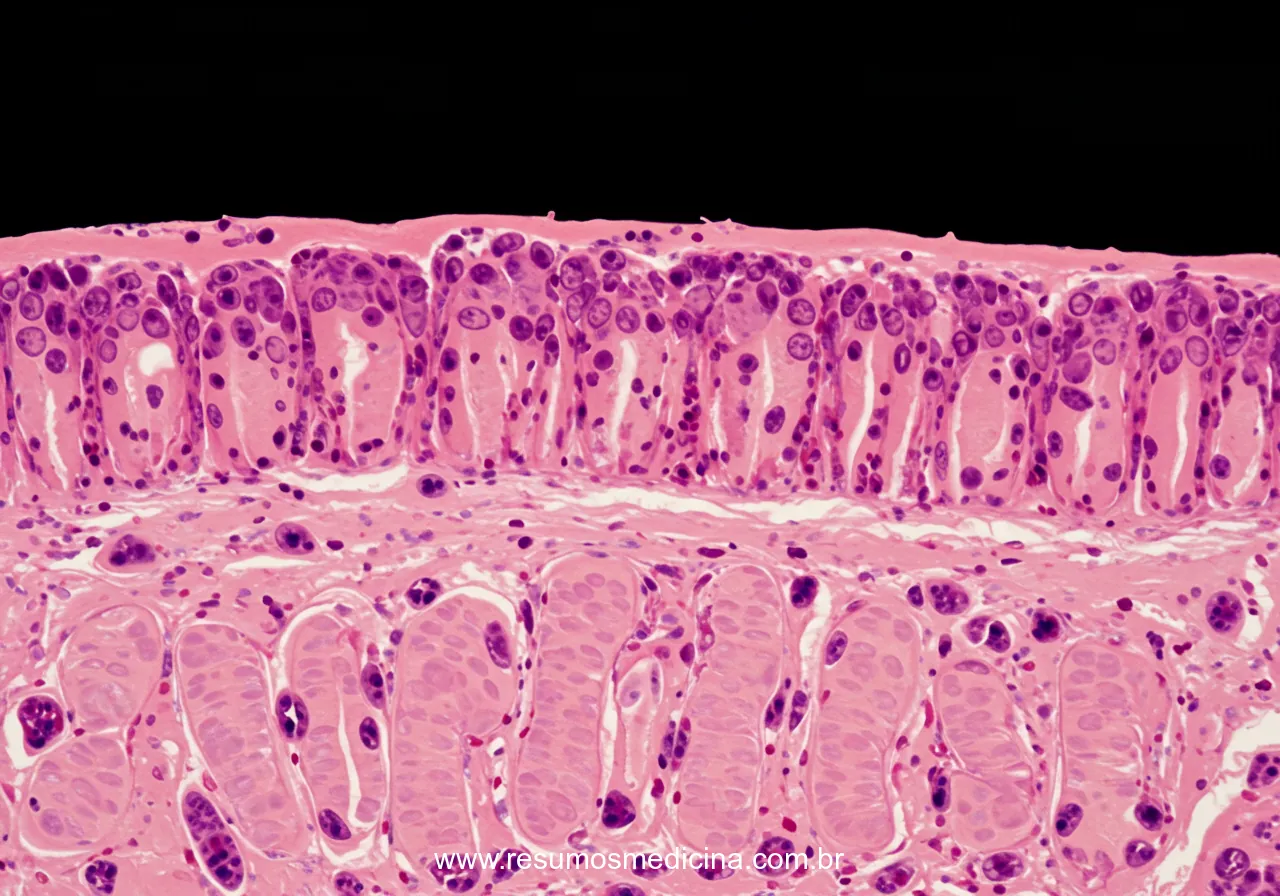
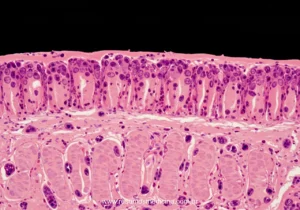
A análise histopatológica de biópsias da mucosa do intestino delgado, preferencialmente do duodeno, é um componente fundamental para a confirmação diagnóstica da doença celíaca (DC). O exame microscópico revela um espectro de alterações características que refletem a lesão imunomediada desencadeada pelo glúten.
Principais Alterações Histológicas na Doença Celíaca
Os achados clássicos observados na biópsia duodenal de pacientes com DC constituem uma tríade de alterações morfológicas, embora a presença e intensidade de cada componente possam variar. Estas alterações incluem:
- Atrofia das vilosidades intestinais: Caracterizada pelo encurtamento, alargamento ou mesmo desaparecimento (achatamento) das vilosidades, que são as projeções digitiformes da mucosa responsáveis pela absorção de nutrientes. O grau de atrofia pode variar significativamente, desde leve (parcial) até severa (subtotal ou total), resultando em uma redução da relação vilo/cripta.
- Hiperplasia das criptas de Lieberkühn: Observa-se um aprofundamento e alongamento das criptas glandulares localizadas na base das vilosidades. Este aumento no número e tamanho das criptas representa uma resposta compensatória à destruição celular e à necessidade aumentada de renovação epitelial na superfície da mucosa lesada.
- Aumento do número de Linfócitos Intraepiteliais (LIEs): Consiste na infiltração acentuada do epitélio de revestimento das vilosidades e da superfície por linfócitos. Considera-se patológico um número superior a 25 LIEs por 100 células epiteliais. Predominantemente, estes linfócitos são células T CD8+.
Além da tríade clássica, outros achados histológicos frequentemente associados à DC incluem:
- Infiltração da lâmina própria: Aumento do infiltrado inflamatório na lâmina própria, composto por células mononucleares, como linfócitos e plasmócitos.
- Anomalias nas células epiteliais: Podem ser observadas alterações morfológicas nos enterócitos de superfície.
A severidade destas lesões histológicas é frequentemente graduada utilizando sistemas de classificação, como a classificação de Marsh ou a classificação modificada de Marsh-Oberhuber, que avaliam sistematicamente a densidade de LIEs, a morfologia das criptas e o grau de atrofia vilositária.
É fundamental ressaltar que, embora este conjunto de achados seja altamente característico da doença celíaca, ele não é estritamente patognomônico. Alterações histológicas similares podem ser encontradas em outras condições gastrointestinais. Portanto, a interpretação histopatológica deve ser sempre realizada em conjunto com os dados clínicos e sorológicos do paciente para estabelecer o diagnóstico definitivo da DC.
Integração da Biópsia com Testes Sorológicos no Diagnóstico Combinado
O diagnóstico da doença celíaca (DC) fundamenta-se em uma abordagem combinada que integra achados clínicos, testes sorológicos e a análise histopatológica da biópsia intestinal. A investigação laboratorial inicial geralmente envolve a pesquisa de anticorpos séricos específicos, com destaque para o anti-transglutaminase tecidual IgA (anti-tTG IgA) e o anti-endomísio IgA (EMA IgA), sendo o anti-tTG IgA frequentemente considerado o teste de primeira linha devido à sua alta sensibilidade e especificidade.
Embora os marcadores sorológicos sejam cruciais para a triagem e identificação de indivíduos com alta probabilidade de DC, a biópsia do intestino delgado (duodeno ou jejuno) é tradicionalmente considerada o padrão-ouro para a confirmação diagnóstica. Achados sorológicos positivos devem ser confirmados por meio de biópsia intestinal. Este procedimento, realizado durante a endoscopia digestiva alta, permite a avaliação direta da mucosa e a identificação das alterações histopatológicas características, como atrofia das vilosidades, hiperplasia das criptas e aumento do número de linfócitos intraepiteliais.
Um ponto crítico na interpretação dos testes sorológicos IgA é a possibilidade de deficiência seletiva de IgA. É fundamental a dosagem dos níveis de IgA total para excluir essa condição, que pode levar a resultados falso-negativos nos testes de anticorpos IgA. Em pacientes com deficiência de IgA confirmada, a investigação deve prosseguir com a dosagem de anticorpos da classe IgG, especificamente o anti-tTG IgG e/ou o anti-gliadina deaminada IgG (anti-DGP IgG), e em algumas referências, o EMA IgG.
A biópsia intestinal demonstra-se indispensável em cenários de sorologia inconclusiva ou negativa, mas com alta suspeita clínica. Além disso, permite graduar a severidade da lesão intestinal através da classificação de Marsh. Contudo, vale notar que diretrizes recentes apontam para a possibilidade de diagnóstico sem biópsia em situações muito específicas, como em casos com títulos de anti-tTG IgA superiores a 10 vezes o limite superior da normalidade, associados à positividade do EMA IgA, embora a biópsia permaneça essencial na maioria dos cenários clínicos. É imprescindível que tanto os testes sorológicos quanto a biópsia duodenal sejam realizados enquanto o paciente mantém uma dieta contendo glúten, para garantir a acurácia dos resultados e evitar a normalização da mucosa que dificultaria o diagnóstico.
Conclusão
Em resumo, o diagnóstico histopatológico da doença celíaca é um processo complexo e multifacetado, no qual a biópsia intestinal desempenha um papel central. A realização adequada do procedimento, a coleta criteriosa de amostras, a atenção à dieta pré-exame e a interpretação cuidadosa dos achados histopatológicos, em conjunto com os dados clínicos e sorológicos, são cruciais para um diagnóstico preciso e um manejo otimizado do paciente celíaco. A biópsia permanece o padrão-ouro, fornecendo informações valiosas sobre a extensão e a gravidade da lesão intestinal, permitindo a exclusão de outras patologias e, consequentemente, contribuindo para a melhoria da qualidade de vida dos pacientes.