O diagnóstico de hérnias inguinais é um processo fundamentalmente clínico, baseado na coleta precisa da história do paciente e em um exame físico detalhado. Este artigo apresenta um guia abrangente sobre o tema, cobrindo a anamnese, o exame físico, a diferenciação entre hérnias diretas e indiretas, o diagnóstico diferencial e a utilização de exames complementares quando indicados.
Diagnóstico Clínico de Hérnias Inguinais
É crucial internalizar que o diagnóstico é fundamentalmente clínico. A identificação desta condição cirúrgica prevalente repousa, em sua vasta maioria, na acurada coleta da história do paciente e em um exame físico meticuloso. Este ponto não pode ser subestimado, pois a abordagem diagnóstica inicial e, por conseguinte, a subsequente conduta terapêutica, são diretamente guiadas por estes pilares clínicos.
Anamnese: Identificando Hérnias Inguinais na Prática Clínica
A anamnese, ou a arte de colher a história clínica do paciente, constitui o ponto de partida. Nesta etapa, é essencial direcionar o interrogatório para a identificação do sintoma cardinal: o abaulamento na região inguinal. Investigue se este abaulamento é redutível e questione sobre os fatores que modulam sua apresentação. Frequentemente, o paciente relata que o abaulamento surge ou se exacerba durante esforços físicos, ao tossir ou ao realizar a manobra de Valsalva. Ademais, embora a hérnia inguinal nem sempre se manifeste com dor, é importante pesquisar a presença de dor ou desconforto na região afetada.
Apresentação Típica na Anamnese
A queixa principal do paciente com hérnia inguinal frequentemente envolve a percepção de um abaulamento na região inguinal. Este abaulamento pode ser intermitente e está tipicamente associado a situações que aumentam a pressão intra-abdominal, como:
- Esforço físico: Atividades que demandam esforço, como levantar peso, podem levar ao aparecimento ou aumento do abaulamento.
- Manobra de Valsalva: Ações como tossir, espirrar, evacuar ou mesmo chorar (em crianças) podem provocar ou intensificar o abaulamento herniário.
- Tosse crônica e constipação: Condições que elevam cronicamente a pressão intra-abdominal podem ser fatores de risco e exacerbar os sintomas.
Adicionalmente à queixa de abaulamento, a dor ou desconforto na região inguinal são sintomas comuns. Estes podem surgir concomitantemente ao abaulamento, especialmente durante ou após esforços físicos. É importante questionar o paciente sobre:
- Fatores de piora: Atividades ou situações que intensificam a dor e o abaulamento.
- Fatores de melhora: Condições que aliviam os sintomas, como o repouso, que frequentemente leva à redução espontânea da hérnia em decúbito dorsal.
Importância da Anamnese na Suspeita Diagnóstica
A anamnese detalhada é fundamental para levantar a suspeita de hérnia inguinal. A correlação entre o relato do paciente sobre o abaulamento, seus fatores desencadeantes e sintomas associados, direciona o médico para a investigação clínica mais aprofundada através do exame físico. A informação obtida na anamnese guiará o exame físico, auxiliando na identificação e caracterização da hérnia, bem como na distinção de outras possíveis condições.
Exame Físico: Inspeção, Palpação e Manobras Essenciais
Consecutivamente à anamnese, o exame físico assume protagonismo. A inspeção e a palpação da região inguinal devem ser executadas de maneira sistemática e completa, com o paciente posicionado em decúbito dorsal e ortostatismo. A manobra de Valsalva, realizada durante o exame físico, potencializa a identificação da hérnia, uma vez que o aumento da pressão intra-abdominal induz a protrusão, tornando o abaulamento mais conspícuo à inspeção e, sobretudo, à palpação. Ao palpar, o objetivo é delimitar a tumefação, caracterizando suas propriedades, como redutibilidade, localização precisa e consistência.
Inspeção da Região Inguinal: Primeiro Passo Essencial
A inspeção deve ser sistemática, iniciando com o paciente em decúbito dorsal e, idealmente, prosseguindo em ortostatismo (em pé), sempre que possível. O objetivo primordial é a busca ativa por abaulamentos ou protuberâncias na região inguinal. Como ferramenta complementar, a manobra de Valsalva, realizada sob orientação médica para aumentar a pressão abdominal (simulando a evacuação ou tosse), pode acentuar e tornar mais evidente o abaulamento herniário. Em muitos casos, a inspeção cuidadosa já permite visualizar a protuberância, que se torna mais conspícua com o incremento da pressão intra-abdominal.
Palpação Detalhada da Região Inguinal: Caracterização da Hérnia
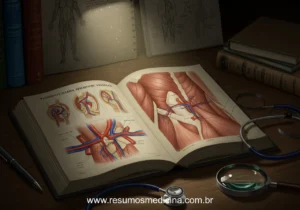
A palpação, etapa subsequente à inspeção, é conduzida tanto em decúbito dorsal quanto em posição ortostática. Inicialmente, foca-se na identificação de qualquer tumefação na região inguinal. A descrição precisa da localização do abaulamento em relação ao ligamento inguinal é crucial. No sexo masculino, a palpação do cordão espermático pode revelar espessamento ou, em situações específicas, o sinal sutil da ‘luva de seda’, sugestivo do deslizamento das membranas peritoneais.
Para refinar a avaliação, a manobra de Landivar pode ser empregada com o paciente em pé. Esta técnica envolve a invaginação da pele escrotal com o dedo indicador direcionado ao anel inguinal interno, solicitando-se ao paciente que tussa ou realize a manobra de Valsalva. A percepção de um impulso na ponta do dedo sugere a probabilidade de hérnia indireta, enquanto um impulso na polpa digital pode indicar hérnia direta.
Durante a palpação, a diferenciação entre hérnias redutíveis (que retornam à cavidade abdominal espontaneamente ou sob leve pressão) e hérnias encarceradas (irredutíveis) e estranguladas (com risco de isquemia) é mandatória. A distinção entre hérnias diretas e indiretas com base na localização do abaulamento em relação aos vasos epigástricos inferiores e aos anéis inguinais interno e externo pode ser tentada clinicamente, embora a confirmação precisa seja, por vezes, um desafio e mais acurada no contexto intraoperatório.
Manobra de Valsalva: Estratégia para Otimizar a Detecção
A manobra de Valsalva emerge como um recurso semiológico valioso no exame físico das hérnias inguinais. Ao elevar a pressão intra-abdominal, facilita-se a identificação e, em certa medida, a diferenciação do tipo de hérnia, tornando a protrusão mais evidente à palpação e inspeção. A manobra é executada instruindo o paciente a expirar forçosamente contra a glote fechada, mimetizando o esforço de evacuação. Em crianças maiores e colaborativas, tossir ou fazer força também são alternativas válidas. A execução correta da manobra de Valsalva é fundamental para otimizar a identificação do abaulamento herniário e refinar a determinação de sua localização em relação ao canal inguinal.
Hérnias Inguinais Diretas vs. Indiretas: Diferenciação Anatômica e Clínica
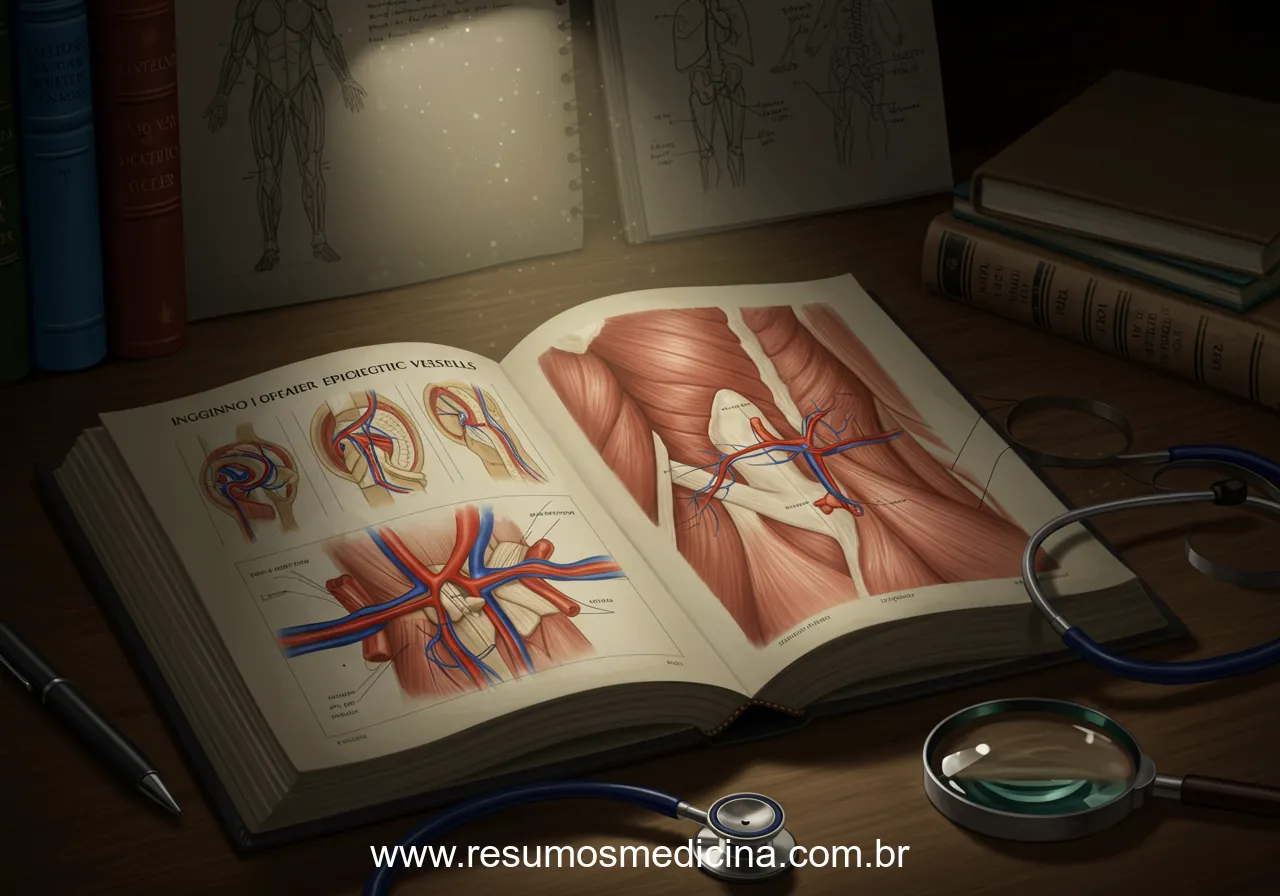
A classificação das hérnias inguinais em diretas e indiretas é um aspecto fundamental no estudo da patologia inguinal, especialmente para estudantes de medicina. Essa distinção, baseia-se na relação da hérnia com os vasos epigástricos inferiores, um marco anatômico crucial na região inguinal.
Diferenciação Anatômica: O Papel Fundamental dos Vasos Epigástricos Inferiores
A distinção essencial entre hérnias inguinais diretas e indiretas reside na sua localização em relação aos vasos epigástricos inferiores, que servem como referência divisória. Essa relação anatômica define o ponto de protrusão da hérnia e auxilia na compreensão de sua etiologia e características clínicas.
Hérnias Inguinais Indiretas
As hérnias inguinais indiretas são caracterizadas por sua emergência lateralmente aos vasos epigástricos inferiores. Elas têm origem no anel inguinal interno (profundo) e seguem o trajeto do canal inguinal, acompanhando estruturas como o cordão espermático em homens e o ligamento redondo em mulheres. Frequentemente de natureza congênita, as hérnias indiretas resultam da persistência do processo vaginal peritônio-escrotal, um resquício do desenvolvimento fetal. Essa origem congênita explica a maior prevalência de hérnias indiretas em crianças e jovens.
Hérnias Inguinais Diretas
Em contrapartida, as hérnias inguinais diretas desenvolvem-se medialmente aos vasos epigástricos inferiores. Elas protrudem diretamente através da parede posterior do canal inguinal, em uma região de menor resistência denominada triângulo de Hesselbach. Diferentemente das indiretas, as hérnias diretas não transitam pelo anel inguinal interno e estão tipicamente associadas a uma fraqueza adquirida da parede abdominal, mais especificamente da fáscia transversalis. Fatores como envelhecimento, esforços repetitivos e condições que elevam a pressão intra-abdominal contribuem para essa fraqueza, tornando as hérnias diretas mais comuns em adultos e idosos.
Técnicas de Palpação para Diferenciar Hérnias Diretas e Indiretas no Exame Físico
A diferenciação entre hérnias inguinais diretas e indiretas é um passo crucial no exame físico, orientando o raciocínio clínico e o planejamento cirúrgico. A palpação meticulosa, focada no orifício inguinal interno, constitui a principal manobra semiológica para essa distinção.
Palpação do Anel Inguinal Interno: Manobra Semiológica Fundamental
A técnica de palpação do anel inguinal interno é realizada com o examinador invaginando delicadamente a pele do escroto com o dedo indicador. Após localizar o anel inguinal interno, solicita-se ao paciente que realize a manobra de Valsalva, aumentando a pressão intra-abdominal. A percepção da hérnia durante esta manobra fornece informações essenciais para a diferenciação:
- Hérnias Indiretas: Caracteristicamente, a hérnia indireta é sentida na ponta do dedo do examinador. Essa apresentação sugere que a protrusão emerge através do anel inguinal interno (profundo), seguindo o trajeto do canal inguinal, trajeto típico das hérnias indiretas, que se originam lateralmente aos vasos epigástricos inferiores.
- Hérnias Diretas: Em contraste, a hérnia direta manifesta-se, mais frequentemente, sendo sentida na polpa do dedo ou na lateral do dedo. Este achado indica que a hérnia protrai diretamente através da parede posterior do canal inguinal, na região do orifício inguinal superficial, medialmente aos vasos epigástricos inferiores.
Apresentação Clínica e Extensão Escrotal
Embora o diagnóstico seja primariamente clínico, as características da apresentação clínica, notadamente a extensão da hérnia em direção ao escroto, fornecem informações adicionais valiosas para refinar a diferenciação entre os tipos direto e indireto. Hérnias inguinais indiretas frequentemente se manifestam como abaulamentos que se prolongam até o escroto, particularmente em crianças e adultos jovens, enquanto as hérnias diretas tendem a apresentar-se de forma mais contida na região inguinal, sendo menos propensas a alcançar o escroto.
Diagnóstico Diferencial de Hérnias Inguinais: Excluindo Outras Condições Inguinocrurais
Embora o diagnóstico de hérnias inguinais seja primariamente clínico, baseado na anamnese e no exame físico, é crucial considerar o diagnóstico diferencial para excluir outras condições que podem se apresentar de forma semelhante na região inguinocrural. As principais condições a serem consideradas incluem:
- Hérnia Femoral (Crural): Diferenciar hérnias inguinais de femorais é essencial. Hérnias femorais surgem abaixo do ligamento inguinal, ao passo que as inguinais (diretas e indiretas) se manifestam acima.
- Lipomas: Tumorações benignas de tecido adiposo, podem apresentar-se como massas palpáveis na região inguinal. Diferentemente das hérnias, lipomas são tipicamente indolores e não impulsivas à tosse.
- Linfadenopatias Inguinais: Linfonodos aumentados na região inguinal podem simular hérnias. Ao contrário destas, linfadenopatias podem ser múltiplas, frequentemente dolorosas à palpação e tipicamente não redutíveis.
- Hidrocele e Cisto do Cordão Espermático: Ambas envolvem acúmulo de líquido. A hidrocele clássica transilumina à luz e causa aumento volumétrico escrotal. O cisto do cordão espermático pode mimetizar uma hérnia inguinal.
- Varicocele: Palpada como uma “bolsa de vermes” no escroto. Tipicamente não se apresenta como um abaulamento inguinal clássico.
- Varizes da Veia Safena Magna: Podem se apresentar como abaulamentos na região inguinofemoral, mas não apresenta impulsão à tosse.
- Aneurisma da Artéria Femoral: Pode manifestar-se como massa pulsátil na região inguinal. A palpação cuidadosa detecta a pulsatilidade.
- Abscessos e Hematomas: Coleções purulentas ou sanguíneas na região inguinal podem simular hérnias, particularmente se associadas a inflamação ou trauma.
- Outras condições menos comuns: Cistos sebáceos, pubeíte, osteíte púbica e, raramente, tumores da região inguinal também entram no diagnóstico diferencial.
Ultrassonografia e Exames Complementares
Embora o diagnóstico de hérnias inguinais seja predominantemente clínico, a ultrassonografia e outros exames de imagem exercem um papel complementar valioso em situações específicas. A solicitação de exames de imagem deve ser criteriosa, reservada para os seguintes cenários:
- Dúvida Diagnóstica após Exame Clínico: Em casos onde o exame físico é inconclusivo, a ultrassonografia pode confirmar ou refutar a presença da hérnia.
- Diagnóstico Diferencial Complexo: Para distinguir hérnias inguinais de outras condições com apresentação clínica similar.
- Avaliação de Hérnias Complicadas: Em suspeitas de encarceramento ou estrangulamento.
- Investigação de Hérnias Ocultas ou Recidivadas: Em pacientes com forte suspeita clínica.
Ultrassonografia com Doppler: O Exame de Escolha Inicial
A ultrassonografia com Doppler se apresenta como a modalidade de imagem de primeira linha na avaliação complementar de hérnias inguinais. Este exame possibilita:
- Visualização Direta do Saco Herniário: Permite identificar o saco herniário e caracterizar seu conteúdo.
- Auxílio no Diagnóstico Diferencial: Facilita a distinção entre hérnias e outras causas de abaulamento inguinal, com precisão.
- Avaliação Dinâmica com Manobra de Valsalva: A ultrassonografia possibilita a avaliação da região inguinal durante a manobra de Valsalva.
- Análise Doppler Vascular: A modalidade Doppler permite avaliar o fluxo sanguíneo nos vasos do cordão espermático.
Outras Modalidades de Imagem: TC e RM em Casos Selecionados
Embora a ultrassonografia seja frequentemente suficiente, a tomografia computadorizada e a ressonância magnética podem ser indicadas em situações mais complexas.
Conclusão
Conclui-se que o diagnóstico de hérnias inguinais permanece essencialmente clínico, baseado em uma anamnese cuidadosa e um exame físico detalhado. A identificação correta do abaulamento inguinal através da inspeção e palpação, suportada pela manobra de Valsalva, é fundamental. A priorização da avaliação clínica garante um diagnóstico preciso e um manejo adequado desta condição.