As Doenças Inflamatórias Intestinais (DII), que englobam principalmente a Doença de Crohn (DC) e a Retocolite Ulcerativa (RCU), representam um desafio diagnóstico que exige uma abordagem integrada e multifacetada. Este artigo detalha essa abordagem multimodal, essencial para confirmar a presença de DII, diferenciar entre DC e RCU, e excluir outras etiologias. Abordaremos a avaliação clínica, endoscópica (colonoscopia, ileoscopia, retossigmoidoscopia), histopatológica (análise de biópsias), laboratorial (marcadores sanguíneos, fecais, sorológicos) e por imagem (radiografia, entero-TC, entero-RM), além do diagnóstico diferencial com outras condições e o rastreamento de tuberculose latente.
Conceitos Fundamentais no Diagnóstico da DII
Não existe um único exame ou achado patognomônico que estabeleça isoladamente o diagnóstico de DII. Pelo contrário, a confirmação diagnóstica é construída a partir da convergência de múltiplas fontes de informação. A necessidade de uma estratégia multimodal é fundamentada na complexidade da DII e na sobreposição de sintomas com outras condições gastrointestinais. O diagnóstico robusto baseia-se, portanto, na combinação e integração criteriosa de diferentes modalidades de investigação.
Componentes da Abordagem Diagnóstica Multimodal
- Avaliação Clínica: Anamnese detalhada e exame físico minucioso.
- Achados Endoscópicos: Visualização direta da mucosa através de exames como colonoscopia, ileocolonoscopia e retossigmoidoscopia, permitindo a identificação de padrões inflamatórios e lesões características.
- Análise Histopatológica: Exame microscópico de biópsias obtidas durante a endoscopia, essencial para identificar alterações celulares e arquiteturais específicas, como a presença de granulomas não caseosos na DC ou abscessos de cripta na RCU.
- Exames Laboratoriais: Avaliação de marcadores inflamatórios sistêmicos (VHS, PCR), marcadores de inflamação intestinal (calprotectina fecal), hemograma (para avaliar anemia e outras alterações hematológicas) e marcadores sorológicos (como ASCA e p-ANCA), que podem auxiliar no diagnóstico diferencial.
- Exames de Imagem: Métodos como enterotomografia, enterorressonância, radiografia simples e trânsito intestinal, úteis para avaliar a extensão da doença, especialmente no intestino delgado, e identificar complicações (estenoses, fístulas, abscessos).
Essa abordagem combinada é crucial não apenas para confirmar a presença de DII, mas também para diferenciar entre Doença de Crohn e Retocolite Ulcerativa, que apresentam padrões de acometimento e características histopatológicas distintas. Além disso, a integração desses dados é fundamental para excluir outras etiologias que podem mimetizar a DII, como colites infecciosas (bacterianas, virais, parasitárias), colite isquêmica, colite medicamentosa e outras condições inflamatórias ou funcionais do intestino. A diferenciação precisa requer, invariavelmente, esta avaliação multimodal e abrangente.
Avaliação Endoscópica Detalhada
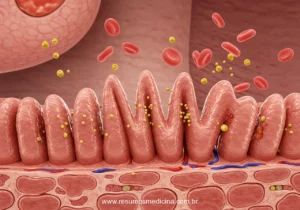
A avaliação endoscópica, notadamente a colonoscopia, frequentemente complementada pela ileoscopia, representa um pilar fundamental na investigação diagnóstica e no manejo das DII. Estes procedimentos são essenciais para a visualização direta da mucosa intestinal, permitindo a identificação de lesões características, a avaliação da extensão e atividade da doença, e a coleta de biópsias para confirmação histopatológica. A capacidade de obter amostras teciduais é crucial para diferenciar DC da RCU e excluir outras etiologias de inflamação intestinal, como causas infecciosas ou isquêmicas.
A colonoscopia completa, que permite a inspeção de todo o cólon, é geralmente preferível na avaliação inicial. Contudo, dada a frequente predileção da Doença de Crohn pelo íleo terminal, a ileocolonoscopia (colonoscopia com intubação e visualização do íleo terminal) é considerada o exame de escolha ou padrão-ouro para o diagnóstico e avaliação da extensão da DC, especialmente nas formas colônica e ileocecal. A ileoscopia é indispensável para detectar o envolvimento ileal e obter biópsias representativas dessa região.
Achados Endoscópicos Característicos
Doença de Crohn (DC)
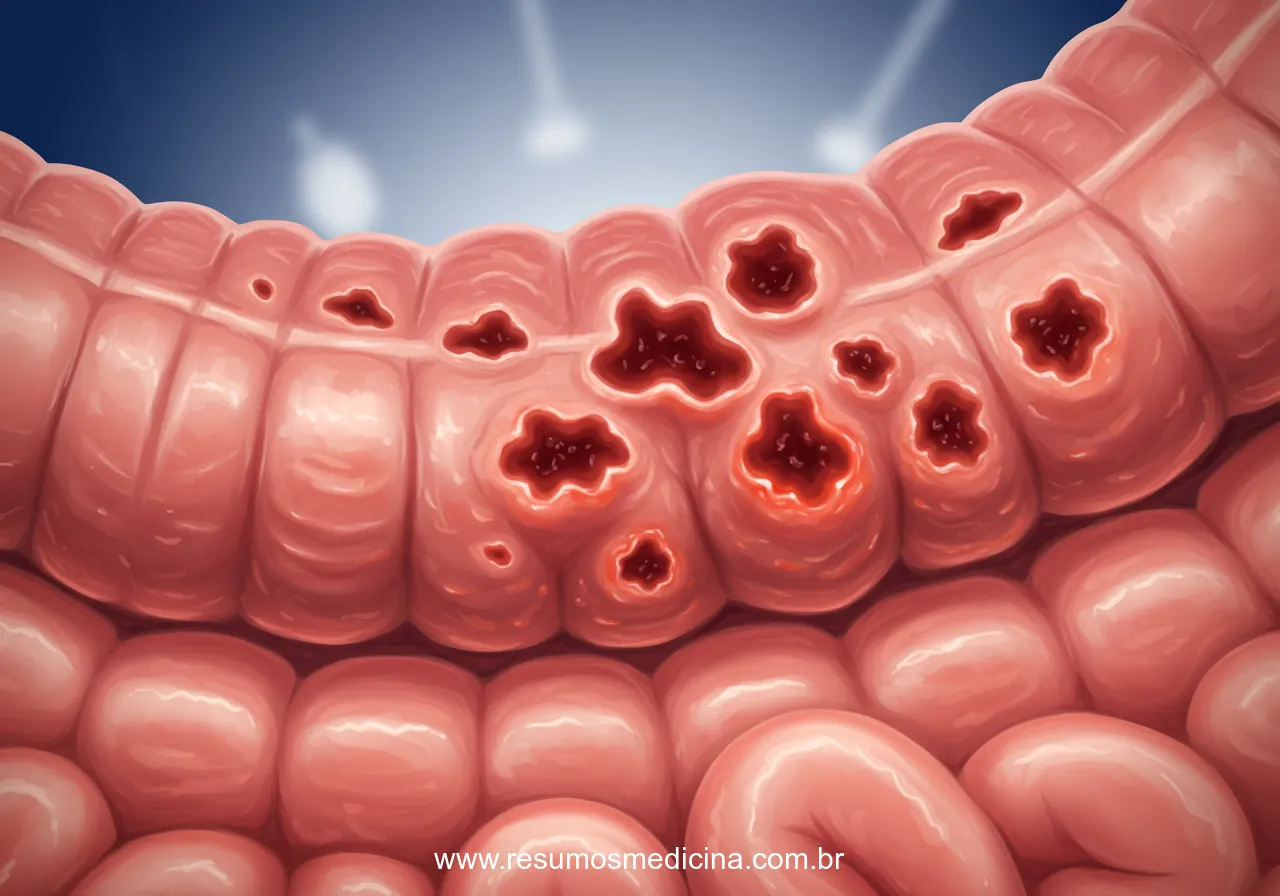
A endoscopia na Doença de Crohn revela um espectro de achados que refletem sua natureza transmural e frequentemente segmentar. As lesões características incluem:
- Úlceras Aftoides: Consideradas lesões iniciais, são pequenas, rasas, com base esbranquiçada/amarelada e halo eritematoso.
- Úlceras Profundas, Lineares e Serpiginosas: Lesões maiores e mais profundas que as aftoides.
- Padrão de ‘Pedras de Calçamento’ (‘Cobblestone’): Aspecto nodular resultante do entrecruzamento de úlceras com áreas de mucosa edemaciada.
- Inflamação Segmentar (‘Skip Lesions’): Áreas de mucosa inflamada intercaladas com segmentos de mucosa endoscopicamente normal.
- Estenoses: Estreitamentos do lúmen intestinal, consequência da inflamação transmural e fibrose.
- Fístulas: Trajetos anormais que podem ser visualizados como orifícios na mucosa.
Retocolite Ulcerativa (RCU)
Diferentemente da DC, a RCU caracteriza-se por um processo inflamatório geralmente limitado à mucosa e submucosa, com padrão de distribuição contínuo. Os achados endoscópicos típicos são:
- Inflamação Contínua e Difusa: Inicia-se invariavelmente no reto e estende-se proximalmente de forma contínua, sem áreas de mucosa normal intercaladas.
- Alterações da Mucosa: Eritema, edema e friabilidade.
- Perda do Padrão Vascular Normal: A rede vascular submucosa torna-se menos visível ou ausente devido à inflamação e edema.
- Ulcerações: Tipicamente superficiais e difusas, podendo confluir em casos mais graves.
- Pseudopólipos (Pólipos Inflamatórios): Projeções de mucosa regenerativa observados em casos crônicos.
- Íleo Terminal Poupado: A inflamação na RCU clássica restringe-se ao cólon.
Retossigmoidoscopia
Embora a colonoscopia com ileoscopia ofereça a avaliação mais completa, a retossigmoidoscopia, que examina apenas o reto e o cólon sigmóide, pode ter utilidade em contextos específicos, como no seguimento de proctite ou proctossigmoidite conhecida, ou em situações onde a colonoscopia completa não é viável ou necessária. No entanto, para a investigação inicial da DII, a avaliação completa do cólon e, idealmente, do íleo terminal, é preferida para determinar a extensão total da doença e auxiliar na diferenciação diagnóstica.
Independentemente do tipo de exame endoscópico, a coleta de múltiplas biópsias, tanto de áreas afetadas quanto de áreas aparentemente normais, é mandatória para a análise histopatológica, que fornecerá informações cruciais para confirmar o diagnóstico e caracterizar o tipo de DII.
Análise Histopatológica Detalhada
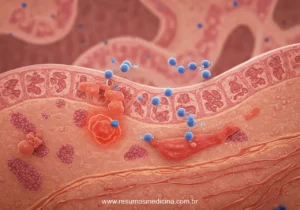
A análise histopatológica das biópsias obtidas durante a colonoscopia ou ileocolonoscopia é um pilar fundamental no diagnóstico das DII, complementando os achados clínicos e endoscópicos. Essa avaliação permite identificar padrões inflamatórios e características celulares que auxiliam na diferenciação crucial entre a DC e a RCU, além de excluir outras etiologias.
Achados Histopatológicos na RCU
Na RCU, o processo inflamatório é caracteristicamente restrito à mucosa e à submucosa superficial, sem acometimento transmural significativo. A avaliação microscópica revela um conjunto de alterações distintivas:
- Inflamação da Mucosa e Submucosa: Concentração de neutrófilos, linfócitos e plasmócitos na lâmina própria.
- Criptite e Abscessos Crípticos: Achados frequentes e característicos, especialmente em fases ativas da doença.
- Depleção de Células Caliciformes: Redução significativa no número de células caliciformes.
- Distorção da Arquitetura Glandular: Arquitetura das criptas torna-se irregular em casos crônicos.
A presença de granulomas, inflamação transmural significativa ou fissuras profundas é incomum na RCU e deve levantar suspeitas sobre o diagnóstico.
Achados Histopatológicos na DC
A Doença de Crohn distingue-se histologicamente pelo seu potencial de acometimento transmural e pela presença de características específicas, embora a apresentação possa variar. Os principais achados incluem:
- Inflamação Transmural: Processo inflamatório pode estender-se por todas as camadas da parede intestinal.
- Granulomas Não Caseosos: Achado altamente sugestivo de DC, embora não seja universal.
- Agregados Linfoides: Aglomerados de células linfoides podem ser observados nas camadas da parede intestinal.
- Fissuras: Ulcerações profundas que podem se estender para a submucosa ou camadas mais profundas.
Diferenciação Histopatológica entre RCU e DC
A diferenciação histopatológica baseia-se na análise conjunta dos padrões observados. A inflamação restrita à mucosa/submucosa, com distorção arquitetural proeminente, criptite, abscessos crípticos e depleção de mucina, favorece o diagnóstico de RCU. Por outro lado, a presença de inflamação transmural e/ou granulomas não caseosos, mesmo que focais, aponta fortemente para Doença de Crohn. A natureza descontínua (segmentar) da inflamação e a presença de fissuras também são mais consistentes com DC. A análise histopatológica, interpretada no contexto dos dados clínicos e endoscópicos, é essencial para um diagnóstico preciso e a correta classificação da DII.
Avaliação Laboratorial: Marcadores Sanguíneos, Fecais e Sorológicos
A avaliação laboratorial desempenha um papel fundamental na abordagem diagnóstica e no monitoramento da DII, complementando os achados clínicos, endoscópicos e histopatológicos.
Marcadores Sanguíneos
Hemograma Completo: Revela anemia (ferropriva ou por doença crônica), leucocitose e trombocitose, indicando atividade inflamatória.
Marcadores Inflamatórios Sistêmicos (VHS e PCR): Níveis elevados geralmente se correlacionam com a atividade inflamatória da doença.
Marcadores Fecais
Calprotectina e Lactoferrina Fecal: Níveis elevados são fortes indicadores de inflamação ativa no trato gastrointestinal, auxiliando na diferenciação entre DII e distúrbios funcionais e no monitoramento da atividade da doença.
Marcadores Sorológicos (p-ANCA e ASCA)
- p-ANCA: Mais frequentemente associado à RCU (presente em cerca de 60-80% dos pacientes).
- ASCA: Mais prevalente na DC.
A combinação destes marcadores pode aumentar a capacidade de diferenciação, mas a interpretação deve sempre ser feita em conjunto com os achados clínicos, endoscópicos e histopatológicos. Resultados negativos não excluem DII, e resultados positivos não confirmam o diagnóstico isoladamente.
Avaliação por Imagem: Métodos Radiológicos e Avançados
Os exames de imagem desempenham um papel complementar essencial no diagnóstico e manejo da DII, permitindo avaliar a extensão da doença, identificar complicações e auxiliar no planejamento terapêutico.
Radiografia Abdominal Simples
Relevante na avaliação de complicações agudas, como megacólon tóxico e perfuração intestinal.
Enterotomografia (Entero-CT) e Enterorressonância Magnética (Entero-RM)
Cruciais para a avaliação detalhada do intestino delgado, especialmente na DC, permitindo:
- Visualizar o intestino delgado.
- Identificar o espessamento da parede intestinal.
- Detectar estenoses.
- Avaliar a presença e extensão da inflamação ativa.
- Identificar complicações como fístulas e abscessos.
Achados Radiológicos Característicos
- Na Doença de Crohn (DC): ‘Sinal da corda’ (‘string sign’).
- Na Retocolite Ulcerativa (RCU): Encurtamento do cólon e perda das haustrações (aspecto de ‘cano de chumbo’).
Outros Métodos Radiológicos
A seriografia gastrointestinal alta e a tomografia computadorizada (TC) e a ressonância magnética (RM) abdominais convencionais também podem fornecer informações adicionais sobre a extensão da inflamação e a presença de complicações em ambas as formas de DII.
Diagnóstico Diferencial e Considerações Importantes
O diagnóstico preciso da DII exige uma etapa crítica de diagnóstico diferencial, excluindo outras etiologias que podem mimetizar os sintomas. A diferenciação requer uma avaliação completa, integrando dados clínicos, laboratoriais, de imagem, endoscópicos e histopatológicos.
Colites Infecciosas
É crucial excluir infecções causadas por bactérias (Salmonella, Shigella, Campylobacter, Yersinia, Clostridioides difficile), parasitas (Giardia lamblia, Entamoeba histolytica), vírus (Citomegalovírus – CMV) e micobactérias (tuberculose intestinal).
Outras Causas de Inflamação Intestinal
Outras condições inflamatórias devem ser consideradas, como colite isquêmica, colite medicamentosa, Doença de Crohn vs. Retocolite Ulcerativa e apendicite.
Síndrome do Intestino Irritável (SII)
A SII não se caracteriza por inflamação significativa da mucosa intestinal. Marcadores de inflamação intestinal, como a calprotectina fecal e a lactoferrina fecal, são ferramentas valiosas nesta diferenciação.
Rastreamento de Tuberculose Latente
Antes de iniciar terapia imunossupressora para DII, é mandatório realizar o rastreamento para tuberculose (TB) latente.
Conclusão
O diagnóstico da DII é um processo complexo que requer uma abordagem multimodal e integrada. A combinação de avaliação clínica, endoscopia com biópsias, análise histopatológica, exames laboratoriais e de imagem é essencial para confirmar o diagnóstico, diferenciar entre Doença de Crohn e Retocolite Ulcerativa, excluir outras etiologias e planejar o tratamento adequado. A atenção ao diagnóstico diferencial e o rastreamento de tuberculose latente são igualmente importantes para garantir a segurança e a eficácia da terapia. A interpretação cuidadosa de todos os dados, em conjunto, é fundamental para um manejo otimizado do paciente com DII.