A monitorização fetal intraparto é uma prática essencial na obstetrícia, e a interpretação da frequência cardíaca fetal (FCF) desempenha um papel crucial. Neste artigo, exploraremos detalhadamente as desacelerações da FCF, um padrão que pode refletir o bem-estar fetal e demandar intervenções clínicas. Abordaremos a definição, a classificação (precoces, tardias, variáveis e prolongadas) e o significado clínico de cada tipo de desaceleração, fornecendo um guia completo para a sua compreensão e aplicação na prática obstétrica.
Desacelerações da FCF: O Que Todo Estudante de Medicina Precisa Saber
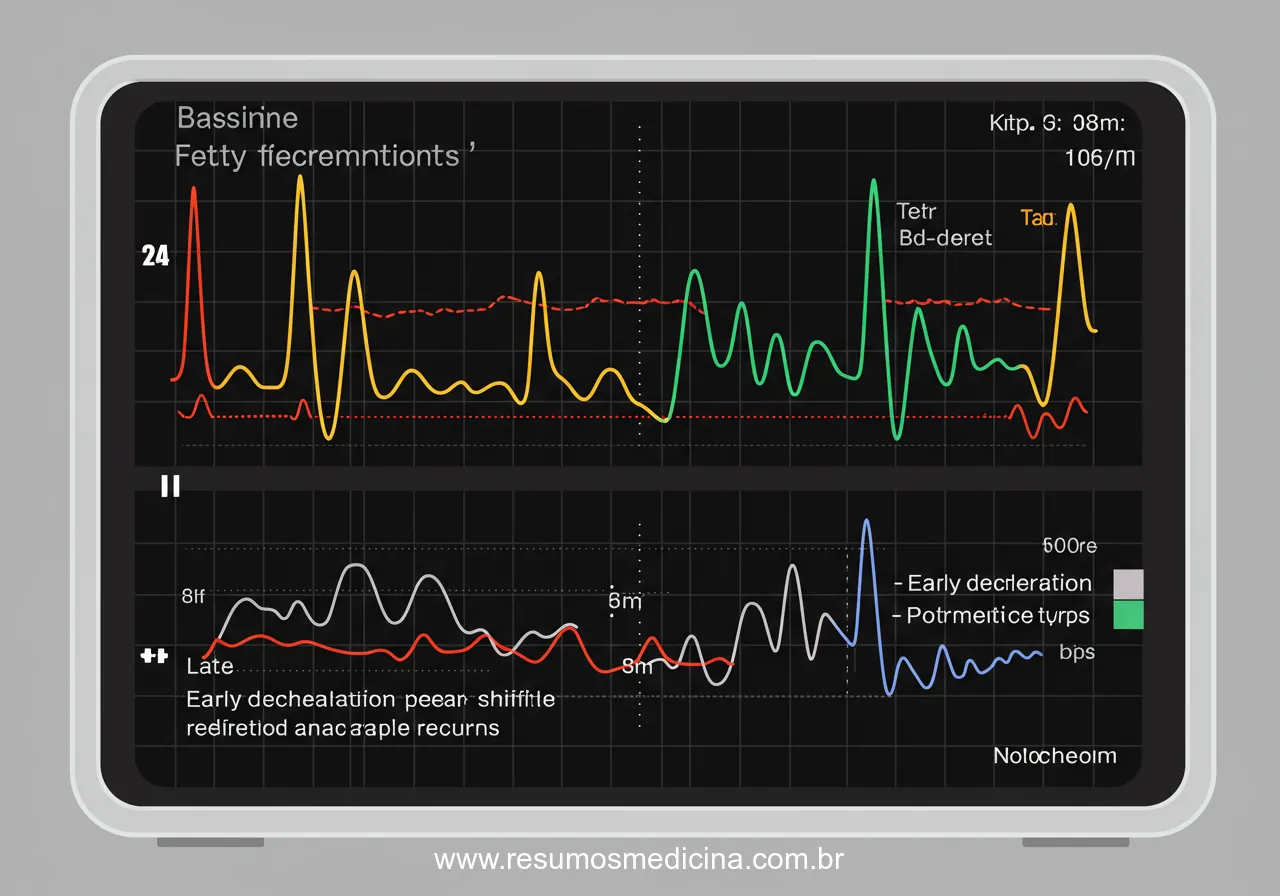
A frequência cardíaca fetal (FCF) constitui um dos pilares na avaliação do bem-estar fetal, refletindo diretamente o estado de saúde do feto durante a gestação e, especialmente, no trabalho de parto. As variações na FCF são monitoradas continuamente, e dentre os padrões anormais, as desacelerações se destacam por sua relevância clínica. Definimos desacelerações como diminuições transitórias da FCF em relação à sua linha de base, caracterizadas, de forma precisa, por uma redução de 15 batimentos por minuto (bpm) ou mais, com duração igual ou superior a 15 segundos e inferior a 10 minutos. Quedas na FCF que se prolongam por 10 minutos ou mais são classificadas como alterações da linha de base, e não como desacelerações propriamente ditas.
A identificação e a correta interpretação das desacelerações são de importância clínica crucial, sobretudo durante o trabalho de parto. A análise desses padrões fornece informações essenciais sobre a oxigenação e o estado fetal, permitindo aos profissionais de saúde obstétrica avaliar e responder adequadamente às necessidades do binômio materno-fetal. As desacelerações podem representar desde respostas fisiológicas adaptativas do feto até manifestações de condições patológicas que cursam com hipóxia fetal, demandando intervenções oportunas e eficazes.
É fundamental para o estudante de medicina compreender que existem diferentes tipos de desacelerações, cada qual com mecanismos fisiopatológicos, características específicas e implicações clínicas distintas. A classificação primordial divide as desacelerações em quatro categorias principais:
- Desacelerações Precoces (Tipo I): Frequentemente associadas à compressão da cabeça fetal durante o trabalho de parto, em geral, são consideradas benignas.
- Desacelerações Tardias (Tipo II): Podem indicar insuficiência útero-placentária e representar um sinal de alerta para hipóxia fetal, sendo consideradas mais preocupantes.
- Desacelerações Variáveis: Usualmente relacionadas à compressão do cordão umbilical, exibem um padrão variável em sua morfologia e relação com as contrações uterinas.
- Desacelerações Prolongadas: Definidas por sua duração estendida, igual ou superior a 2 minutos e inferior a 10 minutos, indicam potencial hipóxia fetal significativa e exigem avaliação e conduta imediatas.
Classificação Essencial: Tipos de Desacelerações e Suas Características Distintivas
Para uma interpretação acurada da cardiotocografia e uma avaliação eficaz do bem-estar fetal durante o trabalho de parto, é fundamental que o estudante de medicina domine a classificação das desacelerações da frequência cardíaca fetal (FCF). As desacelerações são categorizadas em quatro tipos principais, cada um com características e implicações clínicas distintas, baseadas na sua morfologia e relação temporal com as contrações uterinas. Compreender essa classificação é o primeiro passo para uma tomada de decisão obstétrica segura e informada.
Desacelerações Precoces (Tipo I ou DIPs tipo I)
As desacelerações precoces, também conhecidas como DIPs tipo I ou DIP I (nomenclatura antiga), são um padrão essencial na monitorização fetal intraparto que todo estudante de medicina deve dominar. Elas se caracterizam por quedas graduais e simétricas da frequência cardíaca fetal (FCF) em relação à linha de base. A principal característica distintiva das desacelerações precoces é a sua coincidência temporal precisa com as contrações uterinas: elas se iniciam no começo da contração e retornam à linha de base ao final da mesma, espelhando o formato da contração uterina.
Mecanismo Fisiopatológico Subjacente
A fisiopatologia das desacelerações precoces reside na compressão da cabeça fetal durante o trabalho de parto. À medida que o feto progride pelo canal de parto e a cabeça fetal é comprimida durante uma contração uterina, ocorre uma estimulação do nervo vago. Este nervo, parte do sistema nervoso parassimpático, responde à compressão cefálica desencadeando uma resposta vasovagal reflexa. Essa resposta resulta em uma bradicardia reflexa transitória, que se manifesta como a diminuição da frequência cardíaca fetal característica das desacelerações precoces.
Significado Clínico e Interpretação
É fundamental para a prática obstétrica compreender que as desacelerações precoces são, em geral, consideradas um fenômeno fisiológico e benigno. Sua ocorrência, especialmente durante a fase ativa e o período expulsivo do trabalho de parto, reflete uma resposta adaptativa fetal normal à compressão cefálica. A identificação de DIPs tipo I indica a integridade do arco reflexo vagal do feto e, na ausência de outros sinais de alarme fetal, não costuma ser indicativa de hipóxia fetal, não demandando, portanto, intervenções específicas. Em essência, as desacelerações precoces tranquilizam o médico quanto à resposta fisiológica do feto ao processo de parto.
Desacelerações Tardias (Tipo II ou DIPs tipo II)
Para o estudante de medicina, compreender as desacelerações tardias, também conhecidas como DIPs tipo II ou DIP II (nomenclatura antiga), é crucial. Este padrão de desaceleração da frequência cardíaca fetal (FCF) distingue-se por um declínio gradual e simétrico que se inicia inequivocamente após o pico da contração uterina. A normalização da FCF, retornando à linha de base, ocorre somente após o relaxamento uterino. As desacelerações tardias são fortemente indicativas de insuficiência útero-placentária, representando um sinal de alerta crítico para potencial hipóxia fetal, o que exige uma resposta clínica imediata e eficaz.
Fisiopatologia das Desacelerações Tardias: Mecanismos Subjacentes
A etiologia primária das desacelerações tardias reside na insuficiência útero-placentária. Durante as contrações uterinas, o fluxo sanguíneo para o espaço interviloso placentário experimenta uma redução fisiológica. Em condições normais, o feto compensa essa diminuição. Contudo, em cenários de insuficiência placentária preexistente ou diante de contratilidade uterina exacerbada (taquissistolia), a oxigenação fetal é comprometida pela diminuição do aporte sanguíneo.
A consequente hipóxia fetal deflagra uma cascata de eventos fisiológicos mediados por quimiorreceptores periféricos sensíveis à hipoxemia. A estimulação desses quimiorreceptores induz a ativação do sistema nervoso autônomo, resultando em vasoconstrição periférica e redistribuição do fluxo sanguíneo para salvaguardar órgãos vitais fetais. Parte desta resposta adaptativa é a resposta vagal, que se manifesta na cardiotocografia como a diminuição gradual e tardia da FCF característica das desacelerações tipo II. O atraso no início da desaceleração após o pico da contração reflete o tempo necessário para a hipoxemia fetal se instalar e desencadear o reflexo bradicárdico.
Implicações Clínicas e Protocolo de Conduta Diante das Desacelerações Tardias
A detecção de desacelerações tardias, particularmente se persistentes e frequentes, configura um achado alarmante na cardiotocografia (CTG). Este padrão sinaliza que o feto pode estar em sofrimento hipóxico e com reservas de oxigênio diminuídas. A identificação de desacelerações tardias demanda avaliação clínica imediata e em pronto-atendimento, bem como a implementação de intervenções obstétricas para otimizar a oxigenação fetal e prevenir a progressão para acidemia fetal, uma condição de grave sofrimento fetal. As medidas iniciais preconizadas incluem o reposicionamento materno, visando melhorar o fluxo sanguíneo útero-placentário, e a administração de oxigênio suplementar à mãe. Em situações de desacelerações tardias que persistem ou se associam a outros sinais de alarme fetal, a consideração do parto imediato torna-se mandatória para garantir a segurança fetal.
Desacelerações Variáveis
As desacelerações variáveis representam um tipo de desaceleração da frequência cardíaca fetal (FCF) caracterizado por quedas abruptas e acentuadas na linha de base, notáveis pela variabilidade em sua forma, duração e relação com as contrações uterinas. Ao contrário de outros tipos de desacelerações, as variáveis não seguem um padrão temporal fixo em relação às contrações, podendo surgir aleatoriamente – antes, durante ou após a contração, ou mesmo sem qualquer conexão com a atividade uterina. A forma característica em “V” auxilia na identificação deste tipo de desaceleração.
Etiologia e Mecanismos das Desacelerações Variáveis
A etiologia primária das desacelerações variáveis reside na compressão do cordão umbilical. Essa compressão, frequentemente de natureza transitória e intermitente, leva a episódios de hipóxia fetal transitória. Diversos fatores podem predispor à compressão do cordão:
- Oligohidrâmnio: A redução do volume de líquido amniótico oferece menor proteção ao cordão umbilical, aumentando a susceptibilidade à compressão.
- Circular de Cordão: O cordão umbilical enrolado ao redor do pescoço fetal ou de outra parte do corpo pode causar compressão, especialmente durante os movimentos fetais ou as contrações uterinas.
- Prolapso de Cordão: Em situações raras e de emergência, o cordão umbilical pode se apresentar antes do feto no canal de parto, resultando em compressão severa.
- Posição Fetal Desfavorável: Certas posições fetais podem aumentar a predisposição à compressão do cordão umbilical.
Características e Classificação das Desacelerações Variáveis
A morfologia clássica das desacelerações variáveis é descrita como tendo a forma de “V”, refletindo a natureza rápida e abrupta tanto da queda quanto da recuperação da FCF. Estas desacelerações exibem considerável variabilidade em duração e profundidade. Para facilitar a interpretação e orientar a conduta clínica, as desacelerações variáveis são categorizadas em:
- Não Complicadas: Caracterizadas por serem geralmente de curta duração e pouca profundidade, com um rápido retorno da FCF à linha de base e sem outros sinais indicativos de sofrimento fetal. Desacelerações variáveis consideradas leves e ocasionais podem ser fisiológicas.
- Complicadas: Distinguem-se por apresentar maior duração, profundidade mais acentuada, recuperação lenta da FCF, a presença de “ombros” (acelerações transitórias precedendo ou seguindo a desaceleração), ou a coexistência com outros padrões não tranquilizadores na cardiotocografia, como a perda de variabilidade da FCF durante a desaceleração. A ocorrência frequente e prolongada de desacelerações variáveis complicadas aumenta a suspeita de comprometimento fetal e possível hipóxia.
Interpretação e Conduta Clínica
A interpretação das desacelerações variáveis exige uma análise cuidadosa de sua frequência, duração, profundidade e a presença de características adicionais. A persistência de desacelerações variáveis, especialmente aquelas classificadas como complicadas, requer uma avaliação minuciosa e a implementação de intervenções destinadas a aliviar a compressão do cordão umbilical e aperfeiçoar a oxigenação fetal.
As intervenções primárias visam descompressar o cordão e melhorar o aporte de oxigênio ao feto, incluindo:
- Mudança de Decúbito Materno: Recomenda-se posicionar a mãe em decúbito lateral esquerdo, a fim de minimizar a compressão dos vasos maternos e do cordão umbilical pelo útero gravídico.
- Administração de Oxigênio Materno: A suplementação de oxigênio materno pode elevar a oferta de oxigênio ao feto.
- Amnioinfusão: Em casos diagnosticados de oligohidrâmnio, a infusão intrauterina de solução salina pode auxiliar na descompressão do cordão umbilical.
- Considerar Parto por Via Alta (Cesariana): Na persistência de desacelerações variáveis que indiquem um padrão fetal não tranquilizador, a consideração do parto cirúrgico (cesariana) pode ser necessária para salvaguardar o bem-estar fetal.
Desacelerações Prolongadas
As desacelerações prolongadas constituem uma categoria de desacelerações da Frequência Cardíaca Fetal (FCF) demarcadas por sua duração estendida, precisamente definidas como reduções na FCF que persistem por um período superior a 2 minutos e inferior a 10 minutos. Este padrão cardiotocográfico (CTG) assume um significado clínico particularmente crítico, demandando atenção e intervenção imediatas devido ao seu potencial indicativo de sofrimento fetal.
Implicações Clínicas e Risco de Hipóxia Grave
A característica primordial das desacelerações prolongadas reside em sua robusta associação com hipóxia fetal grave. A persistência da redução da FCF por um período prolongado sugere fortemente que o feto está enfrentando um comprometimento significativo em sua oxigenação, elevando substancialmente o risco de acidemia fetal e outras complicações que ameaçam o bem-estar fetal.
Etiologias Multifacetadas das Desacelerações Prolongadas
As causas subjacentes às desacelerações prolongadas podem ser diversas e incluem:
- Hipotensão Materna: A diminuição da pressão arterial materna pode comprometer o fluxo sanguíneo uteroplacentário, reduzindo a oferta de oxigênio ao feto.
- Prolapso de Cordão Umbilical: A compressão do cordão umbilical, especialmente em casos de prolapso, pode interromper o fluxo sanguíneo fetal, levando à hipóxia.
- Contrações Uterinas Tetânicas: Contrações uterinas excessivamente longas ou frequentes (taquissistolia) podem reduzir o fluxo sanguíneo placentário durante um período prolongado, prejudicando a oxigenação fetal.
- Outras Causas: Embora menos comuns, outras condições como abruptio placentae, hipertonia uterina e certos medicamentos também podem desencadear desacelerações prolongadas.
Conduta Clínica e Intervenção Imediata
Identificada uma desaceleração prolongada na CTG, impõe-se a necessidade de avaliação e intervenção rápidas. A conduta clínica deve ser direcionada a identificar e, se possível, corrigir a causa base da desaceleração, visando mitigar o risco de hipóxia e garantir o bem-estar fetal. As intervenções podem incluir:
- Reposição Materna: Alterar a posição materna (preferencialmente para decúbito lateral esquerdo) pode aliviar a compressão de grandes vasos e melhorar o fluxo uteroplacentário.
- Administração de Oxigênio Materno: Aumentar a oferta de oxigênio à mãe pode elevar a oxigenação fetal.
- Avaliação da Atividade Uterina: Verificar a presença de taquissistolia e, se presente, considerar medidas para reduzir a contratilidade uterina (sempre sob supervisão médica).
- Considerar Parto de Emergência: Se a desaceleração prolongada persistir ou estiver associada a outros sinais de sofrimento fetal, o parto imediato (incluindo cesariana) pode ser necessário para garantir o bem-estar fetal.
Fisiológicas vs. Patológicas: Decifrando Quando as Desacelerações Indicam Risco Real
No âmbito da cardiotocografia, a distinção entre desacelerações fisiológicas e patológicas emerge como um ponto crucial para a avaliação precisa do bem-estar fetal. Desacelerações, definidas como reduções transitórias da Frequência Cardíaca Fetal (FCF) em relação à linha de base, demandam uma interpretação cuidadosa, que varia significativamente conforme o contexto clínico e o tipo específico de desaceleração identificado.
Desacelerações Fisiológicas: Reconhecendo a Benignidade das Desacelerações Precoces
Durante o período expulsivo do trabalho de parto, a ocorrência de desacelerações precoces, também denominadas DIPs tipo I, é um achado comum e, na maioria dos casos, interpretado como um fenômeno fisiológico e benigno. Estas desacelerações se caracterizam por um início gradual, levando no mínimo 30 segundos para atingir o ponto mais baixo (nadir) a partir do início da queda da FCF, e exibem um formato uniforme que espelha o padrão da contração uterina, iniciando e finalizando de forma sincronizada com a contração.
A base fisiopatológica das desacelerações precoces reside na compressão transitória da cabeça fetal durante as contrações uterinas. Este mecanismo deflagra um estímulo vagal, que por sua vez, induz uma resposta bradicárdica reflexa e transitória no feto. É essencial salientar que, em contextos clínicos adequados e diante de desacelerações precoces não complicadas, não há evidências que sugiram hipóxia fetal, reforçando, assim, sua natureza fisiológica e habitualmente desprovida de significância patológica.
Desacelerações Patológicas: Identificando Sinais de Alerta e a Imprevisibilidade das Variáveis
Em contrapartida, as desacelerações tardias (DIPs tipo II), as desacelerações variáveis e as desacelerações prolongadas são categorizadas como patológicas. Tais padrões requerem atenção redobrada e, frequentemente, a implementação de intervenções obstétricas.
As desacelerações tardias manifestam-se com início após o pico da contração uterina, sendo um indicativo de insuficiência útero-placentária, uma condição que pode culminar em hipóxia fetal se não prontamente corrigida. No que concerne às desacelerações variáveis, estas se distinguem por sua morfologia, início e duração variáveis, independentes da dinâmica uterina. Usualmente associadas à compressão do cordão umbilical, sua interpretação demanda cautela. Embora desacelerações variáveis não complicadas possam ocorrer, a presença de características de gravidade, como duração prolongada ou desacelerações profundas e repetitivas, sinaliza um risco aumentado para o feto.
As desacelerações prolongadas, definidas por uma duração superior a 2 minutos e inferior a 10 minutos, representam um sinal de alarme ainda mais contundente, dada sua robusta associação com hipóxia fetal grave. A identificação de desacelerações prolongadas, bem como a recorrência de desacelerações tardias ou variáveis com características de complicação, impõe uma avaliação clínica criteriosa e, em muitos casos, a necessidade de intervenções imediatas, visando mitigar potenciais riscos ao bem-estar fetal.
Dominando a Cardiotocografia: Desacelerações como Chave para a Obstetrícia Segura
Em suma, as desacelerações representam um parâmetro cardiotocográfico crucial, refletindo diminuições transitórias da frequência cardíaca fetal (FCF) em relação à linha de base. A compreensão da taxonomia das desacelerações – precoces, tardias, variáveis e prolongadas – é fundamental, visto que cada tipo consubstancia informações valiosas sobre o bem-estar fetal e os mecanismos fisiopatológicos subjacentes.
As desacelerações precoces, tipicamente associadas à compressão cefálica, são consideradas um fenômeno fisiológico. Em contrapartida, as desacelerações tardias, indicativas de insuficiência útero-placentária, e as desacelerações variáveis, frequentemente relacionadas à compressão do cordão umbilical, demandam acurada vigilância clínica, mormente quando recorrentes ou acompanhadas de outros sinais de comprometimento fetal. As desacelerações prolongadas, por sua vez, configuram um sinal de alerta para potencial hipóxia fetal grave, impondo intervenção imediata.
Conclusão
Dominar o conhecimento sobre as desacelerações da frequência cardíaca fetal é fundamental para a prática obstétrica segura. A aplicação deste conhecimento permite garantir o bem-estar fetal durante o trabalho de parto, contribuindo para desfechos obstétricos positivos. A expertise em desacelerações da FCF firma-se como pedra angular para a prática obstétrica responsável e centrada na segurança do binômio materno-fetal.